
Спермограма – це базове лабораторне дослідження еякуляту, що дозволяє оцінити чоловічу фертильність (здатність до зачаття). Простими словами: аналіз показує кількість сперматозоїдів, наскільки вони рухливі та правильно сформовані (морфологія), чи створює сім’яна рідина нормальні умови для їх виживання.
Приблизно 15 % пар репродуктивного віку стикаються з безпліддям. Чоловічий фактор є основною причиною приблизно у 30 % випадків безпліддя або так чи інакше впливає майже у половині всіх випадків. Добра новина полягає в тому, що більшість змін є оборотними. [1]“NIH «Semen Analysis»”
Оцінка чоловічого фактора включає комплексний підхід: детальний медичний і сексуальний анамнез, фізикальний огляд та аналіз сперми.
Коли потрібна спермограма?
- Під час планування вагітності.
- Якщо зачаття не настає протягом 12 місяців регулярного сексуального життя без контрацепції.
- Після перенесених інфекцій, COVID-19, гарячки.
- За підозри на варикоцеле (варикозне розширення вен сім’яного канатика яєчка) або на гормональні порушення.
- Для контролю після лікування.
ЯКИЙ ВИГЛЯД МАЄ ЗДОРОВА СПЕРМА І ЩО ВВАЖАЄТЬСЯ НОРМОЮ
Почнемо з того, що здорову сперму не визначають на око, але її зовнішній вигляд часто дає перші підказки про стан репродуктивної системи. [2]“Springer Nature Link «Ejaculation: the Process and Characteristics From Start to Finish»”
1. Колір – молочно-білий або злегка жовтуватий.
Тривожні сигнали:
- жовто-зелений колір вказує на можливе запалення;
- рожевий, червоний, коричневий свідчить про домішки крові.
2. Консистенція – густа одразу після еякуляції (за консистенцією нагадує яєчний білок), розріджується протягом 15-30 хв. Після еякуляції може містити желеподібні згустки, особливо якщо статеве утримання тривало довго.
Тривожні сигнали:
- надто рідка сперма може вказувати на низьку концентрацію сперматозоїдів;
- надто густа – на зневоднення або інфекційний процес.
3. Запах аміаку або хлору слабкий – це нормально.
Тривожні сигнали:
- різко неприємний запах наводить може свідчити про наявність запалення;
- солодкуватий запах інколи пов’язують з порушенням вуглеводного обміну (наприклад, за діабету).
4. Обсяг у нормі складає 1,5-5 мл за еякуляцію.
- З віком цей показник може зменшуватися.
- Якщо зміни обсягу раптові – це причина для дообстеження.
5. Смак (так, це теж індикатор) може бути солонуватим, гірким або злегка солодким. Залежить від харчування чоловіка, споживання алкоголю, наявності звички курити.
- Не норма – постійно солодкий або металевий присмак.
Смак, запах, колір і густина сперми можуть змінюватися раз у раз – найчастіше це норма. Але різкий неприємний запах, зелений, рожевий або коричневий відтінок, а також різкі зміни обсягу – все це підстави звернутися до лікаря.
З ЧОГО СКЛАДАЄТЬСЯ СПЕРМА?
Під мікроскопом сперматозоїд виглядає як овальна клітина з довгим хвостиком (джгутиком). Здорові сперматозоїди мають правильну форму та синхронну, активну рухливість.
Сперма (еякулят) – це складна біологічна рідина, що містить не лише сперматозоїди, а і сім’яну рідину, яка їх живить, транспортує, захищає (оберігає) для запліднення яйцеклітини.
Формується сперма кількома органами, кожен із яких має свою важливу роль: [3]“NIH «Table 1. The composition of human semen»”
- Яєчка (тестикули, сім’яники) виробляють сперматозоїди – від 200 до 500 млн за одну еякуляцію.
- Сім’яні пухирці (міхурці) дають близько 65 % обсягу еякуляту. Ця рідина:
- живить сперматозоїди;
- захищає їх від агресивного середовища жіночої імунної системи.
- Передміхурова залоза (простата) формує приблизно 35 % сім’ної рідини, яка:
- підтримує життєздатність сперматозоїдів;
- впливає на pH і в’язкість.
- Бульбоуретральні залози виділяють рідину – передсім’я. І хоча ці дві чоловічі екзокринні залози дрібні, але важливі для:
- зменшення кислотності уретри;
- полегшення руху сперматозоїдів.
ЧИННИКИ, ЩО ВПЛИВАЮТЬ НА ЯКІСТЬ СПЕРМИ
Чоловіки здатні виробляти сперматозоїди протягом усього життя, а от їхня фертильність з віком і під впливом певних чинників може знижуватися.
Одним з ключових факторів є гіпогонадизм – стан, пов’язаний з низьким рівнем тестостерону. Саме тестостерон необхідний для нормального утворення сперматозоїдів. Його дефіцит може призводити до зниження лібідо, погіршення показників спермограми, втоми та втрати м’язової маси.
Причини зниженого рівня тестостерону можуть бути різними:
- старший вік;
- низька маса тіла або недоїдання;
- ожиріння;
- неопущене яєчко в дитинстві;
- травми яєчок;
- рак яєчок або наслідки його лікування;
- синдром Клайнфельтера (вроджене генетичне порушення);
- використання анаболічних стероїдів;
- гемохроматоз (перевантаження організму залізом);
- ВІЛ-інфекція;
- пухлини гіпофіза;
- хронічна ниркова або печінкова недостатність;
- хімієтерапія.
ІНШІ ФАКТОРИ, ЩО ЗНИЖУЮТЬ КІЛЬКІСТЬ І ЯКІСТЬ СПЕРМАТОЗОЇДІВ
1. Куріння. Тютюновий дим: [4]“Asian Journal of Andrology «The hazardous effects of tobacco smoking on male fertility»”
- безпосередньо ушкоджує сперматозоїди;
- зменшує кровопостачання яєчок;
- погіршує рухливість, морфологію та концентрацію сперматозоїдів.
Як наслідок страждає і кількість, і якість еякуляту.
2. Алкоголь. Регулярне вживання – навіть у помірних дозах – пов’язане з: [5]“MDPI «Impact of Alcohol Consumption on Male Fertility Potential: A Narrative Review»”
- нижчою кількістю сперматозоїдів;
- гіршою рухливістю;
- підвищеною часткою аномальних форм.
Чоловіки, які вживають алкоголь щодня, у середньому мають гірші показники спермограми, ніж ті, хто не п’є або робить це рідко.
3. Інфекції, що передаються статевим шляхом. Неліковані ІПСШ, зокрема гонорея та хламідіоз, можуть серйозно ушкоджувати придаток яєчка, де зберігається сперма перед еякуляцією. У тяжких випадках це може призводити до повної обструкції та різкого зниження фертильності. [6]“American Journal of Obstetrics and Gynecology «Sexually transmitted diseases and infertility»”
Тож якість сперми – це не лише питання віку. Як бачиш, на неї впливають гормональний баланс, спосіб життя, хронічні захворювання та інфекції. Саме тому за наявності відхилень у спермограмі важливо дивитися ширше, а не зводити все до одного показника.
Добра новина: більшість цих чинників можна скоригувати – особливо якщо вчасно звернутися до андролога та не відкладати обстеження.

ЧОМУ СПЕРМОГРАМА ВАЖЛИВА?
Відхилення у зовнішньому вигляді сперми – це перший дзвіночок, але не діагноз. Наприклад, якщо сперма не розріджується протягом 60 хв, її іноді називають «замороженою». Така підвищена в’язкість ускладнює рух сперматозоїдів і може знижувати фертильність, навіть якщо їхня кількість у межах норми. [7]“NIH «Correlation analysis between semen routine parameters and sperm DNA fragmentation index in patients with semen non-liquefaction: A retrospective study»”
Саме тому спермограма оцінює не лише самі клітини, а й фізико-хімічні властивості еякуляту, які безпосередньо впливають на здатність сперматозоїдів рухатися та досягати яйцеклітини.
Точну відповідь дає лише дослідження еякуляту в лабораторії, з оцінкою таких показників:
- Концентрація сперматозоїдів показує, скільки сперматозоїдів міститься в 1 мл еякуляту. Нормальна концентрація означає, що кількість клітин є достатньою, аби підвищити шанси на запліднення. Концентрація нижче норми може ускладнювати зачаття, навіть якщо сперматозоїди мають нормальну форму та рухливість.
- Рухливість: для нормального зачаття сперматозоїди мають активно рухатися вперед. Через годину після еякуляції понад 50 % сперматозоїдів повинні демонструвати нормальну рухливість. Саме цей показник критично важливий для досягнення яйцеклітини.
- Морфологія оцінює форму сперматозоїдів (головка, шийка, хвіст). Якщо понад 50 % клітин мають виражені аномалії, фертильність може знижуватися. Причинами можуть бути варикоцеле, куріння, вплив токсинів, перегрів.
- pH:
- у нормі 7,2–7,8 створює оптимальне середовище для виживання сперматозоїдів;
- > 8,0 може свідчити про інфекційний процес;
- pH < 7,0 – про можливу обструкцію сім’явивідних шляхів або технічні проблеми зі зразком.
- Обсяг сперми. Нормою вважається обсяг, що складає понад 1,5 мл. Занадто малий показник може означати, що сперматозоїдів недостатньо для ефективного запліднення, а надмірний – частіше не є проблемою, якщо усі інші показники в нормі.
- В’язкість та час розрідження. Сперма переходить з густого стану в рідкий протягом 15-30 хв після еякуляції – це є нормою. Якщо цього не відбувається, сперматозоїдам складніше рухатися, навіть за нормальної кількості.
- Лейкоцити відображають наявність або відсутність запального процесу в статевих шляхах. Підвищена кількість лейкоцитів може свідчити про інфекцію або хронічне запалення, яке негативно впливає на якість сперми, зокрема на рухливість і морфологію сперматозоїдів.
ДОСЛІДЖЕННЯ ЕЯКУЛЯТУ: НОРМА (ОРІЄНТОВНІ РЕФЕРЕНТНІ ЗНАЧЕННЯ)
*Значення, які використовуються в клінічних рекомендаціях і лабораторних інструкціях ВООЗ як нижня межа норми для оцінки фертильності чоловіка в контексті спермограми (WHO Laboratory Manual for the Examination and Processing of Human Semen)
| Показник | Нормальні значення* |
|---|---|
| pH сперми | ≥ 7,2 |
| Обсяг еякуляту | ≥ 1,5 мл |
| Концентрація сперматозоїдів | ≥ 15 млн/мл |
| Загальна кількість сперматозоїдів | ≥ 39 млн |
| Рухливість сперматозоїдів | ≥ 40 % рухливих |
| Морфологія (нормальні форми) | ≥ 4 % (за строгими критеріями) |
| Час розрідження | 15-30 хв |
| Життєздатність сперматозоїдів | ≥ 58 % живих |
| Лейкоцити | < 1 млн/мл |
Референтні значення базуються на нижніх 5 процентилях за даними ВООЗ – тобто це мінімальні показники, які мають 95 % фертильних чоловіків. Відхилення від цих меж автоматично не діагностує безпліддя, але потребує клінічної оцінки.
Спермограма – це комплексна оцінка репродуктивного здоров’я чоловіка. Навіть якщо окремі значення виходять за межі норми, це ще не означає безпліддя – найчастіше йдеться про стани, які можна скоригувати.
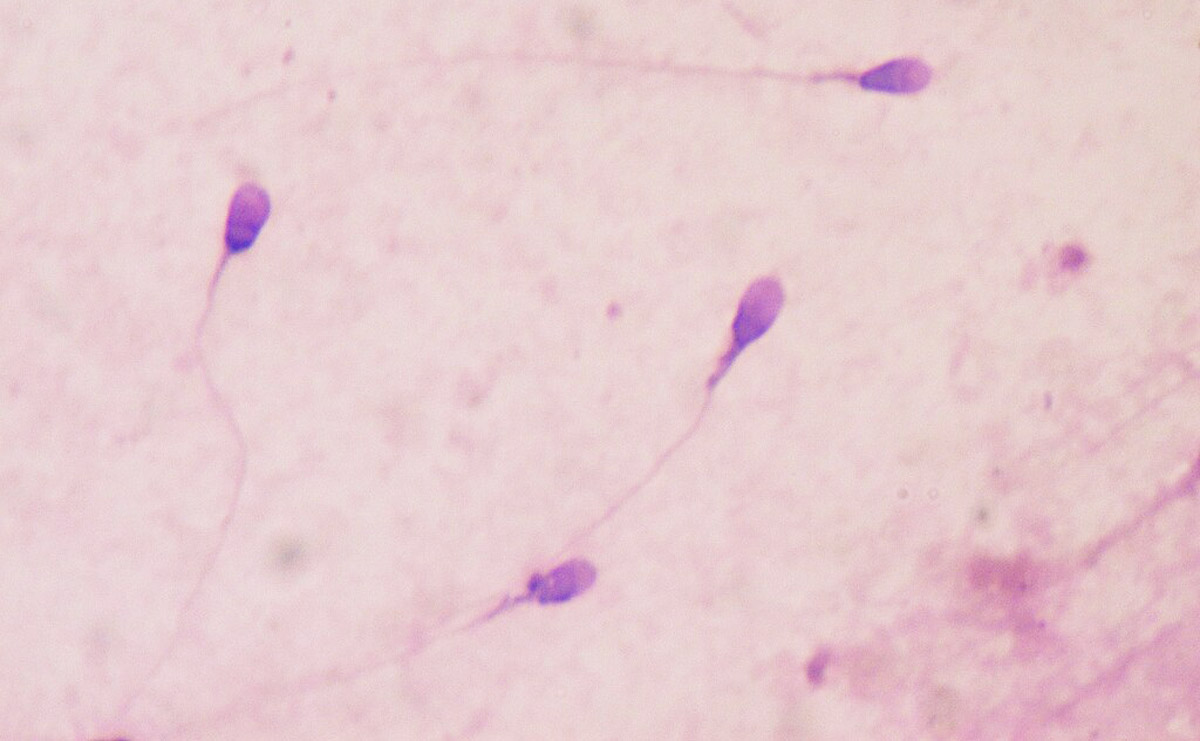
Human sperm stained for semen quality testing in the clinical laboratory. Own work. Bobjgalindo
ЯК ЗДАТИ СПЕРМОГРАМУ: ЧІТКА ПОКРОКОВА ІНСТРУКЦІЯ
На перший погляд – нічого складного. Але, як і в будь-якій справі, тут є нюанси – саме від них залежить, наскільки точним буде результат.
КРОК 1. ПІДГОТОВКА ДО СПЕРМОГРАМИ – ЩОБ НЕ ЗІПСУВАТИ РЕЗУЛЬТАТ
- Абстиненція – це коли організму дають трохи часу накопичити ресурс. Кілька днів без еякуляції – і сперматозоїди попадуть на аналіз у кращій формі. Оптимальна абстиненція (саме цей інтервал рекомендований у протоколах ВООЗ) – від 3 до 7 днів.
Менше – сперматозоїди можуть бути недозрілі, більше – зростає частка малорухливих і дефектних форм. - Алкоголь, кофеїн, речовини. За 2-5 днів до аналізу бажано: обмежити кофеїн, не вживати алкоголю, наркотичних речовин (марихуани, кокаїну тощо). Алкоголь і токсини тимчасово погіршують рухливість та концентрацію сперматозоїдів.
- Ліки та добавки. Обов’язково повідом лікаря або лабораторію, якщо приймаєш: антибіотики, гормональні препарати, анаболічні стероїди, антидепресанти, фітопрепарати (звіробій, ехінацея тощо). Деякі засоби можуть спотворювати результат, і це важливо врахувати при інтерпретації.
- Температура. За 3-5 днів до аналізу: не ходи в сауну (лазню), не грійся у ванні, не тримай ноутбук на колінах (локальний перегрів – це реальна річ, а не міф). Причина проста: перегрів – ворог сперматогенезу.
- Стрес і перевтома. Так, стрес теж впливає. Іноді погана спермограма – це не патологія, а реакція організму на хронічну втому.
КРОК 2. ДЕ І ЯК ЗДАЄТЬСЯ СПЕРМОГРАМА?
Зразок еякуляту отримують методом мастурбації – це стандартний і найбільш коректний спосіб для проведення спермограми.
Для збору сперми не підходять:
- Перерваний статевий акт – частина зразка може загубитися, а для лабораторії важливо, коли все зібрано повністю.
- Звичайні презервативи – в них містяться речовини, які можуть негативно вплинути на сперматозоїди.
Виняток: якщо мастурбація з певних причин неможлива, лікар може порадити спеціальні нетоксичні презервативи. Це рідкісні випадки й окрема домовленість. Латексні – ні, навіть якщо вони надійні в інших життєвих ситуаціях.
Зробити збір можна (на вибір):
- у спеціально облаштованому приміщенні лабораторії;
- вдома, якщо правила лабораторії це дозволяють і є можливість доставити зразок вчасно.
Лабораторію краще обрати заздалегідь і уточнити всі умови. Важливо, щоб вона проводила спермограму за стандартами та надавала чіткі, зрозумілі інструкції щодо збору та доставки зразка. Це зніме зайві хвилювання в день аналізу.
КРОК 3. КОНТЕЙНЕР І ЗБІР ЗРАЗКА
- Використовується тільки стерильний контейнер з лабораторії. До того ж він має бути нетоксичний, з широким горлом.
- Важливо зібрати весь еякулят, особливо першу порцію – у ній найбільша кількість сперматозоїдів.
Якщо частина зразка втрачена – обов’язково повідом про це лабораторію.
КРОК 4. ДОСТАВКА ЗРАЗКА
Зразок має бути доставлений:
- протягом 30-60 хв після еякуляції;
- за температури 20-37 °C.
Простою мовою: не десь в бардачку автівки, не в кишені куртки та не «по дорозі ще попити кави». Тримай контейнер ближче до тіла і швидко вези в лабораторію.
КРОК 5. АНАЛІЗ І ПОВТОР
Результат спермограми зазвичай готовий у певний проміжок часу: від 24 год до 3 днів.
Важливо пам’ятати! Показники сперми можуть природно коливатися: на них впливають стрес, перевтома, нещодавні захворювання, температура тіла й навіть звичайний недосип. Саме тому лікарі часто рекомендують повторити спермограму ще 2-3 рази з інтервалом у кілька тижнів, щоб отримати більш об’єктивну картину, а не випадковий знімок одного дня.
Результати мають відхилення? Це не означає, що щось пішло не так. Навпаки, це стандартний і коректний підхід у медицині. Тож повторний аналіз зазвичай проводять через 2-3 тижні.
Остаточну оцінку результатів завжди робить андролог, враховуючи не лише цифри в бланку, а й загальний стан здоров’я, анамнез та показники інших обстежень. [8]“NIH «Sixth edition of the World Health Organization laboratory manual of semen analysis: Updates and essential take away for busy clinicians»”
У деяких випадках спермограму доповнюють допоміжними дослідженнями – наприклад, УЗД мошонки за підозри на варикоцеле, гормональними аналізами або тестами на інфекції. Це допомагає зрозуміти причину змін і підібрати оптимальну тактику лікування.
Один аналіз – не діагноз, а лише точка старту. Далі все відбувається спокійно, поетапно і з опорою на факти.

ВИСНОВОК
Спермограма – нормальний, робочий інструмент, який допомагає зрозуміти, як почувається твоя репродуктивна система саме зараз. Підготовка, правильний збір зразка та спокійний підхід мають значення. Так само як і розуміння того, що один аналіз – не остаточна відповідь, а лише початкова точка. Організм живий: він реагує на стрес, втому, хвороби – і здебільшого так само добре реагує на відновлення, лікування та зміни способу життя.
Тож якщо коротко – ти вже зробив важливе: прочитав і розібрався. Далі – здати аналіз. Дій крок за кроком, спокійно, з опорою на факти та з повагою до себе. Все решта – робочі деталі, з якими сучасна медицина вміє працювати.




