
Ліпідограма (або ліпідний профіль) – це лабораторний аналіз крові, що вимірює рівні жирів (ліпідів) та їхніх фракцій, як-то загальний холестерин, тригліцериди, ЛПВЩ (ліпопротеїни високої щільності – «хороший» холестерин), ЛПНЩ (ліпопротеїни низької щільності – «поганий» холестерин), ЛПДНЩ (ліпопротеїни дуже низької щільності), а також коефіцієнт атерогенності (ключовий інструмент скринінгу серцево-судинних ризиків).
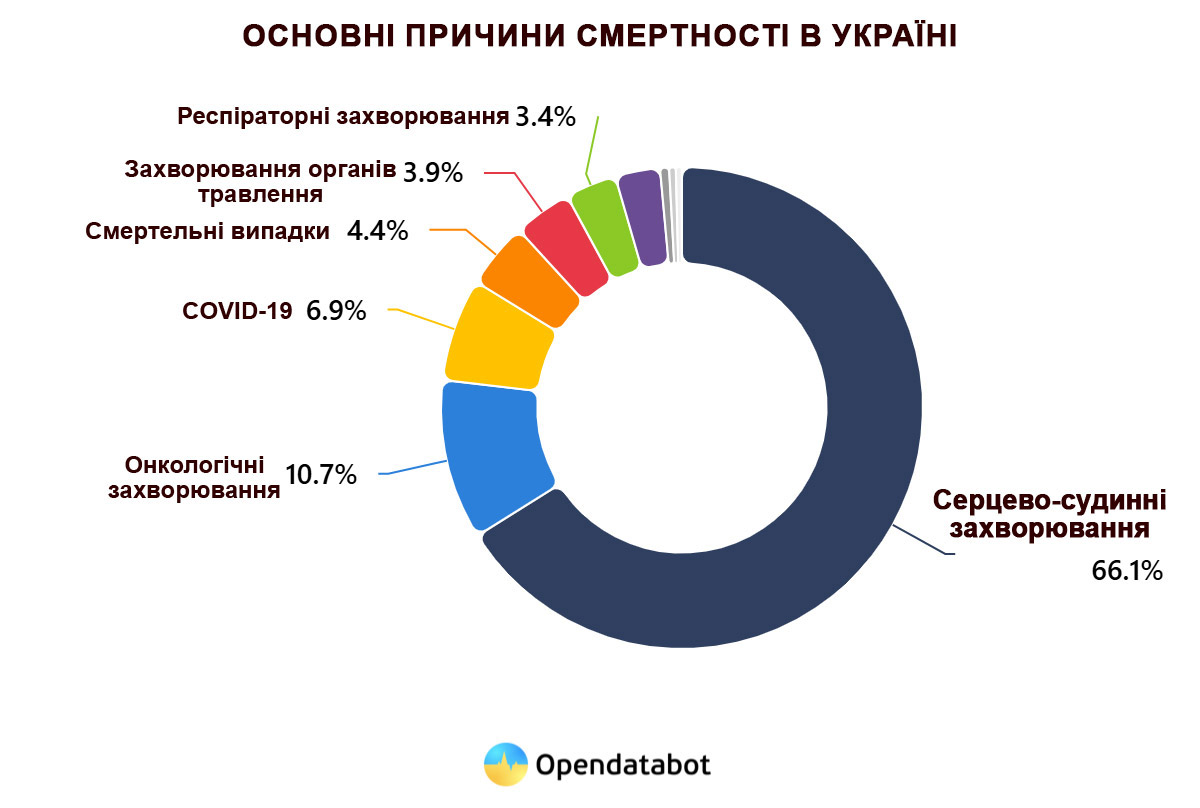
Немає болю чи температури – поки раптово не з’являється найнебезпечніший сигнал. Саме так сталося з Сергієм – 47-річним менеджером, який роками відкладав обстеження на потім. Біль у грудях зранку, швидка, лікарня – і діагноз, який сьогодні звучить дуже часто: інфаркт на тлі високого холестерину ЛПНЩ. Ця історія – узагальнений приклад, побудований на найбільш типових сценаріях, які лікарі бачать щотижня. Вона не має конкретної прив’язки до особи, але є реальною для багатьох – тому що серцево-судинні захворювання (ССЗ) залишаються першою причиною смертності серед дорослих людей.
За 2024 рік частка ССЗ серед основних причин смертності в Україні становить близько 66 %. [1]“Opendatabot «Mortality in Ukraine»“ Саме тому ліпідограма – не аналіз для пенсіонерів, а превентивна стратегія для дорослих будь-якого віку.
ЧОМУ ВАЖЛИВО КОНТРОЛЮВАТИ РІВЕНЬ ХОЛЕСТЕРИНУ ТА ТРИГЛІЦЕРИДІВ?
Ти постійно чуєш рекомендації стежити за холестерином і дещо рідше – за тригліцеридами. Обидві ці речовини належать до ліпідів – жироподібних сполук, які частково синтезуються в печінці, а частково надходять в організм з їжею, і є життєво необхідними для нормальної роботи організму.
Холестерин – це будівельний матеріал для клітинних мембран, він бере участь у синтезі вітаміну D і є основою для гормонів – зокрема естрогену, прогестерону та кортикостероїдів. [2]“NIH «Physiology, Cholesterol»“
Тригліцериди – це ланцюги жирних кислот, які забезпечують тканини організму енергією: саме вони є паливом для роботи м’язів та органів.
Тобто холестерин і тригліцериди – не вороги, без них життя неможливе. Однак коли їхній рівень у крові підвищується понад норму, значно зростає ризик розвитку серцевого нападу, інсульту та захворювань периферичних судин. Саме тому контроль ліпідів (ліпідограма) – ключова частина профілактики серцево-судинних захворювань.
ЛІПІДОГРАМА: БАЗОВІ ПОКАЗНИКИ І ЩО ВОНИ ОЗНАЧАЮТЬ
| Показник | Що це? | Чому важливо? |
|---|---|---|
| Загальний холестерин | Сукупність усіх фракцій холестерину | Орієнтир, але не основний критерій |
| ЛПНЩ – «поганий» холестерин | Відкладається на стінках артерій | Головний фактор ризику атеросклерозу |
| ЛПДНЩ – атерогенні ліпопротеїни (попередники ЛПНЩ) | Спричиняє утворення атеросклеротичних бляшок | Фактор ризику ССЗ (інфаркт, інсульт, ішемічна хвороба серця) |
| ЛПВЩ – «хороший» холестерин | Прибирає надлишок холестерину | Чим вищий ЛПВЩ – тим нижчий ризик |
| Тригліцериди (ТГ) | Основний тип жиру в крові, що слугує джерелом енергії | Підвищується у разі переїдання, зловживання алкоголю |
| Коефіцієнт атерогенності | Співвідношення «поганого» холестерину (ЛПНЩ та ЛПДНЩ) до «хорошого» (ЛПВЩ) | Допоміжний показник для уточнення повної картини ліпідного обміну |
ЗАГАЛЬНІ ЦІЛЬОВІ ЗНАЧЕННЯ
Цільові рівні ліпідів базуються на міжнародних кардіологічних рекомендаціях Європейського товариства кардіологів (ESC) та Європейського товариства з атеросклерозу (EAS), а також використовуються в сучасній клінічній практиці для оцінки ризику серцево-судинних захворювань і планування профілактики.
| Показник | Бажаний рівень |
|---|---|
| Загальний холестерин | < 5.2 ммоль/л |
| Тригліцериди | < 1.7 ммоль/л |
| ЛПВЩ | > 1.0 ммоль/л (чоловіки), > 1.2 ммоль/л (жінки) |
| Коефіцієнт атерогенності | < 3 |
| Ступінь ризику | Ціль ЛПНЩ |
|---|---|
| Низький ризик | < 3.0 ммоль/л |
| Помірний ризик | < 2.6 ммоль/л |
| Високий ризик (гіпертонія / цукровий діабет / куріння / ожиріння) | < 1.8 ммоль/л |
| Дуже високий ризик (перенесений інфаркт, інсульт, атеросклероз) | < 1.4 ммоль/л |
Важливо: норма – не завжди твоя ціль. Дві людини з однаковим рівнем холестерину можуть мати зовсім різні ризики: залежить від віку, ваги, тиску, діабету чи перенесених серцево-судинних захворювань, куріння. У разі відхилення показників від рекомендованих діапазонів важливо обговорити результати з лікарем-кардіологом або лікарем сімейної медицини. Це допоможе оцінити ризики та сформувати обґрунтований план дій – від змін способу життя до додаткових обстежень і терапії.
ЗВІДКИ БЕРУТЬСЯ ХОЛЕСТЕРИН І ТРИГЛІЦЕРИДИ?
Організм отримує ліпіди з двох джерел:
- з їжі (м’ясо, молочні продукти, солодощі та надлишок калорій);
- виробляє сам – переважно в печінці.
Після їди холестерин і тригліцериди з кишківника надходять у кров і потрапляють до печінки – саме вона регулює, скільки ліпідів потрібно відправити тканинам, щоб забезпечити організм «будівельним матеріалом» і енергією. Цікаво, що близько 75 % холестерину організм виробляє сам, а не отримує з тарілки. [3]“Science Direct «Comprehensive Review of the Impact of Dairy Foods and Dairy Fat on Cardiometabolic Risk»“
Печінка «пакує» холестерин і тригліцериди разом зі спеціальними білками в ліпопротеїни – це такі мікроскопічні транспортні капсули, які доставляють ліпіди до клітин.
Коли тригліцеридів утворюється більше, ніж організму потрібно для негайних енергетичних потреб, вони відкладаються про запас – у жирові клітини. Важливий момент: надлишок вуглеводів, особливо солодкого та борошняного, організм також перетворює на жир. Саме тому набір ваги можливий навіть за формально низькокалорійного харчування. Під час періодів без їжі – між прийомами їжі або під час посту – тригліцериди з цього запасу розщеплюються і використовуються як джерело енергії. [4]“МВоС «Cell biology of fat storage»“
ЛІПІДНИЙ ПРОФІЛЬ: КОЛИ ДОРЕЧНО РОБИТИ АНАЛІЗ КРОВІ
Рекомендації для дорослих: [5]“МОЗ України «Настанова 00523. Стратегії та пріоритети скринінгу на дисліпідемію»“
| Кому? | Як часто? |
|---|---|
| Дорослі від 20 років | 1 раз на 3-5 років |
| Ті, хто курить, у кого є ожиріння, гіпертонія або хто веде малорухливий спосіб життя | 1 раз на рік |
| У діагнозі має діабет / предіабет | 1-2 рази на рік |
| Приймає статини / фібрати | через 6-12 тижнів після початку, а потім періодично (за рекомендацією лікаря) |
Скринінг у ранньому віці особливо важливий, якщо в родині були інфаркти чи інсульти до 55 років (чоловіки) або до 65 років (жінки).
«ХОРОШИЙ» І «ПОГАНИЙ» ХОЛЕСТЕРИН: ПРАВДА, ЯК ВОНА Є
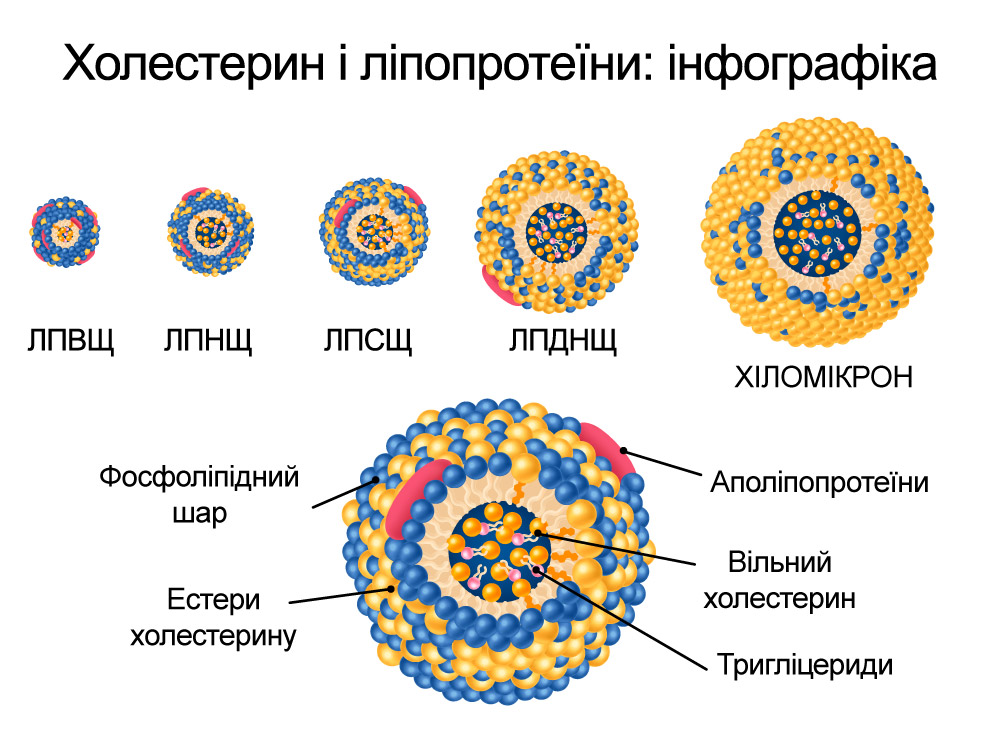
У побуті ми говоримо про «поганий» холестерин (ЛПНЩ) і «хороший» (ЛПВЩ). Технічно – це не зовсім точні терміни, бо холестерин як молекула – однаковий. Різниця – у транспортуванні, тобто в тому, як організм його переносить кров’ю. [6]“NIH «Introduction to Lipids and Lipoproteins»“
Холестерин і тригліцериди не розчиняються у воді, тому печінка «пакує» їх у спеціальні часточки – ліпопротеїни. Саме їхня поведінка визначає ризики для судин.
- ЛПНЩ (ліпопротеїни низької щільності) отримали репутацію «поганого» холестерину, тому що за підвищеного рівня ЛПНЩ у крові їхні частинки сприяють накопиченню холестерину на стінках судин і розвитку атеросклерозу. Зниження рівня ЛПНЩ – основна доказова стратегія профілактики інфаркту й інсульту.
- ЛПВЩ (ліпопротеїни високої щільності) називають «хорошим» холестерином, бо вони допомагають виводити надлишок холестерину з судин назад у печінку для переробки. Вищий рівень ЛПВЩ традиційно вважався захисним фактором.
Проте сучасні наукові дані уточнюють: підвищений рівень ЛПВЩ не завжди гарантує захист, а спроби підвищити його за допомогою медикаментів не продемонстрували покращення прогнозу. Тому головною мішенню лікування й надалі залишається зниження рівня ЛПНЩ – «поганого» холестерину.

ЧОМУ ПІДВИЩУЄТЬСЯ ХОЛЕСТЕРИН?
Рівень ЛПНЩ (ЛПДНЩ) може зростати з різних причин:
- Спосіб життя: надлишок калорій, переважання тваринних жирів і солодощів у раціоні, ожиріння, низька фізична активність, куріння.
- Вік та стать: у жінок до менопаузи рівень холестерину зазвичай нижчий, ніж у чоловіків, після – різниця зникає.
- Генетика: деякі люди успадковують порушення обміну холестерину, як-то сімейна гіперхолестеринемія, – вони мають високі показники з дитинства без очевидних причин.
Підвищений холестерин може бути наслідком:
- медичних станів: цукровий діабет, гіпотиреоз (низький рівень гормонів щитоподібної залози), хвороби печінки, хронічна ниркова недостатність;
- дії деяких лікарських засобів, зокрема, гормональних стероїдів і окремих препаратів прогестерону.
ЯК ПІДГОТУВАТИСЯ ДО ЛІПІДОГРАМИ
Отже, щоб уникнути хибних результатів, підготуйся правильно. Обов’язково повідом лікаря про всі ліки, що приймаєш (особливо це стосується гормонів, діуретиків, кортикостероїдів, контрацептивів).
До аналізу:
- 3 доби – утримайся від вживання алкоголю (навіть келих вина впливає на тригліцериди).
- За тиждень – не сідай на дієту (організм маскує реальну картину).
- За день – припини інтенсивні тренування (стрибок навантаження може спотворити показники).
- За 9-12 год – нічого не їж; негазована вода дозволена, чай / кава – ні. Кава з молоком, енергетик чи смузі – це вже не натще. Якщо вранці без кави ніяк – тримайся, здаси аналіз – отримаєш бажану винагороду.
- За 30 хв – припини курити.
Типові помилки, які псують результати:
- Вечірка або алкоголь напередодні.
- Щільний сніданок за годину перед аналізом.
- Кава з вершками – мабуть, це найпопулярніша пастка.
- Енергетичні напої у будь-якому вигляді.
- Інтенсивне тренування напередодні.
- Стресова ситуація або сильні емоції.
Якщо щось пішло не так, краще перенести здачу аналізу, ніж отримати цифри, які не відповідають реальній ситуації.
ЯК ПРОХОДИТЬ АНАЛІЗ? КОЛИ ОЧІКУВАТИ НА РЕЗУЛЬТАТИ?
Зазвичай ліпідограму здають зранку натще – так простіше витримати 9-12 годин без їжі та отримати максимально точні показники.
Процедура виглядає просто:
- ти приходиш у лабораторію та реєструєшся або із попередньо оформленим замовленням онлайн;
- медсестра робить забір венозної крові – це стандартно, безболісно та займає 1-2 хв (загальний час перебування в пункті забору може тривати 10-15 хв);
- після забору крові ти можеш одразу снідати (та нарешті випити свою каву).
Результат:
- найчастіше можна отримати в той самий день або наступного ранку;
- сповіщення про готовність результату аналізу надходить у месенджер, а файл – на електронну пошту.
Окрім базової ліпідограми є розширений профіль з додатковими показниками ApoB, Lp(a) та іншими маркерами, які допомагають точніше оцінити ризики. Такий аналіз особливо корисний, якщо в сім’ї були інфаркти чи інсульти у молодому віці або якщо стандартні показники викликають у лікаря запитання.
Який профіль потрібен саме тобі – стандартний чи розширений – краще обговорити з лікарем, адже вибір залежить від особистих факторів ризику, сімейного анамнезу та супутніх станів.

ХАРЧУВАННЯ ЯК ФУНДАМЕНТ ДЛЯ НОРМАЛІЗАЦІЇ ЛІПІДНОГО ОБМІНУ
- Більше клітковини, овочів, бобових, цільнозернових: допомагають зменшити засвоєння холестерину і нормалізувати ліпіди.
- Менше насичених жирів і трансжирів: жири тваринного походження, оброблені продукти, фастфуд, маргарини сприяють підвищенню ЛПНЩ і спричиняють зниження «хорошого» ЛПВЩ.
- Рослинні олії (зокрема оливкова) замість вершкового масла: поліненасичені чи мононенасичені жири корисніші для ліпідного профілю.
- Більше риби, морепродуктів, нежирного білка (птиця, бобові): допомагають підтримувати баланс жирів і менше навантажують судини.
- Менше цукру: надлишок калорій зі «швидких» вуглеводів, може підвищувати тригліцериди.
Професійна настанова: збалансоване харчування + контроль жирів і вуглеводів можуть помітно покращити ліпідний профіль навіть без ліків.
ФІЗИЧНА АКТИВНІСТЬ – ДВИГУН ДЛЯ ЛІПІДІВ
- Регулярність навантаження: аеробні вправи, плавання, ходьба, помірна активність знижують тригліцериди, підвищують ЛПВЩ і покращують обмін жирів. [7]“National Lipid Association «Case Study: Aerobic Exercise and the Effects on Triglycerides for the Purpose of Cardiovascular Risk Reduction»”
- Постійність важливіша за інтенсивність активності. Регулярна помірна рухливість – наприклад, 150-300 хв на тиждень – має доведений профілактичний ефект, без виснажливих тренувань. [8]“ACSM «Exercising with Blood Lipid Disorders»“
- Комбінація дієти та активності дає кращий результат, ніж лише дієта або тільки спорт.
Якщо ти багато сидиш, вставай, ходи, рухайся – це не просто крок до здоров’я, а базова потреба для нормальних ліпідів.
ВТРАТА ЗАЙВОЇ ВАГИ – ВАЖЛИВИЙ КРОК
- Зниження маси тіла на 5-10 % вже приносить значні зміни: зменшуються тригліцериди, загальний холестерин, ЛПНЩ. [9]“NIH «Effects on cardiovascular risk factors of weight losses limited to 5–10 %»“
- У людей з ожирінням або надлишком жиру ця зміна може знизити ризик серцево-судинних подій майже наполовину.
Порада: твоя ціль не ідеальна фігура, а зменшення жирової тканини, особливо навколо органів (вісцерального жиру). Навіть помірне зниження ваги має сильний позитивний ефект.
ВІДМОВА ВІД КУРІННЯ ТА ІНШИХ ШКІДЛИВИХ ЗВИЧОК
Куріння знижує рівень ЛПВЩ («хорошого» холестерину) і ушкоджує судинну стінку – це один із найпідліших факторів ризику. [10]“Центр громадського здоров’я МОЗ України «Які продукти допоможуть знизити рівень холестерину та чи потрібно це робити?»“ Якщо до цього додаються шкідливий раціон та / або малорухливість – комбінований удар по судинах і метаболізму гарантований.
КОЛИ ПОТРІБНІ ЛІКИ – СТАТИНИ ТА ФІБРАТИ
Загальна стратегія лікування порушень ліпідного обміну сьогодні така: спочатку – зміна способу життя. Якщо не вдалося досягти покращення стану, або є високий чи дуже високий ризик ССЗ, або вже є атеросклероз чи був інфаркт, інсульт – призначають ліки.
В яких ситуаціях?
- Первинна профілактика: вік 40-75 років з факторами ризику (гіпертонія, діабет, дисліпідемія, куріння), після оцінки станів впродовж 10 років – статини рекомендовані. [11]“U.S. Preventive Services «Statin Use for the Primary Prevention of Cardiovascular Disease in Adults: Preventive Medication»“
- Якщо рівень ЛПНЩ вкрай високий (наприклад, за генетичних порушень) – незалежно від віку чи наявності подій. [12]“American Heart Association «2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines»“
- Вторинна профілактика: після інфаркту, ішемічного інсульту, коронарних подій – статини (перш за все) мають бути призначені негайно. [13]“European Society of Cardiology «Lipidology update: targets and timing of well-established therapies»“
- Якщо домінують тривожно високі тригліцериди або низький ЛПВЩ – розглядають фібрати як додаткову або альтернативну терапію. [14]“NIH «Fibrates in Combination With Statins in the Management of Dyslipidemia»“
У міжнародних настановах статини залишаються «золотим стандартом» для зниження рівня ЛПНЩ.
НА ЧОМУ ҐРУНТУЮТЬСЯ РЕКОМЕНДАЦІЇ ТА ЯК ДІЮТЬ ЛІКИ
- Зниження рівня ЛПНЩ на 1.0 ммоль/л (за допомогою статинів) дає значне зниження ризику серцево-судинних подій.
- Якщо на статинах не вдається досягти цільового рівня ЛПНЩ – доречна комбінація: статин + інші ліки. [15]“American College of Cardiology «2018 Guideline on the Management of Blood Cholesterol. GUIDELINES MADE SIMPLE»“
- Фібрати особливо корисні за атерогенної дисліпідемії – коли підвищені тригліцериди, низький рівень ЛПВЩ, великий обсяг дрібних щільних ЛПНЩ. [16]“PMC «Fibrates in Combination With Statins in the Management of Dyslipidemia»“
- Комбінація статин + фібрат (або інші зміни ліпідів) може давати більший ефект, ніж монотерапія, але це потребує уважного контролю.
ТЕРАПІЯ ТА ЗМІНА СПОСОБУ ЖИТТЯ:
ПЛАН СПОСТЕРЕЖЕННЯ
| Ситуація | Коли показана ліпідограма як контроль? |
|---|---|
| Зміни харчування / режиму активності (коли намагаєшся нормалізувати ліпіди лише стилем життя) | Приблизно через 3 місяці – перевірити, чи спрацювали зміни |
| При старті терапії статинами / фібратами | Через 6-12 тижнів – для оцінки реакції, переносимості, ефекту |
| Показники стабілізовано | За індивідуальним графіком, за рекомендацією лікаря (залежно від ризику, супутніх хвороб, результатів) |
Цей підхід відображає загальні клінічні рекомендації щодо моніторингу ліпідного профілю: повторні тести після старту терапії, оцінка ефективності, підтримуючий контроль. [17]“NHS «Summary of National Guidance for Lipid Management for Primary and Secondary Prevention of CVD»“
ЧОМУ ВАЖЛИВО НЕ ТЯГНУТИ З ПОЧАТКОМ ЛІКУВАННЯ?
- У пацієнтів після гострих серцево-судинних захворювань (інфаркт, нестабільна стенокардія) терапію статинами рекомендовано починати одразу. Це дає раннє та стале зниження ризику ускладнень.
- Якщо терапія неадекватна або не розпочата, ризик подій залишається високим – що доведено дослідженнями. [18]“Science Direct « Real-world prescribing in accordance to ACC/AHA guidelines for lipid-lowering therapy in high-risk primary and secondary prevention of ASCVD: Real-World Prescribing for Lipid-Lowering Therapy»“
- Але – навіть з ліками, в основі залишається здоровий спосіб життя: харчування, рух, контроль ваги та факторів ризику.
ВИСНОВОК
Ліпідограма – це маленький аналіз, який відповідає на велике питання, чи «рухаюся я в бік здорового майбутнього». Тест можна зробити сьогодні – і не говорити про інфаркт завтра.




