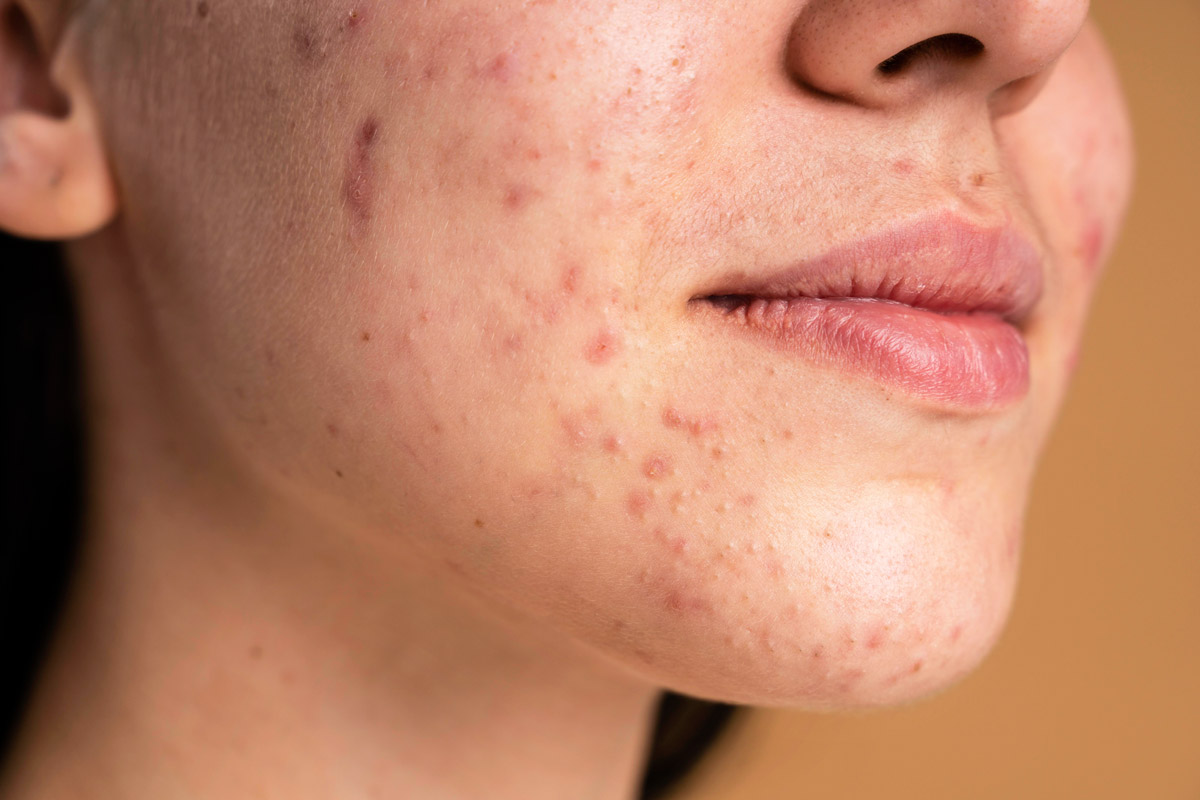
Демодекоз – це захворювання шкіри, пов’язане з надмірним розмноженням мікроскопічного кліща роду Demodex. Цей підшкірний кліщ є природним мешканцем мікробіому шкіри обличчя більшості людей і, як правило, не становить жодної загрози для здоров’я, залишаючись у стані біологічної рівноваги. Однак за певних умов він починає активно розмножуватися, провокуючи запалення, висипи та подразнення.
Важливо розуміти: демодекоз у людини – це не «укус кліща» у загальноприйнятому розумінні, а дерматологічний стан, що належить до сфери інфекційної дерматології.
Image sourced from DermNet
Що таке демодекоз та хто його збудник
Демодекоз – це дерматологічне захворювання паразитарної природи, яке пов’язане з надмірним розмноженням умовно-патогенного кліща Demodex (залозниці вугрової). За результатами наукових досліджень, кліщі цього роду можуть виявлятися у 80-90 % населення планети, проте клінічні прояви хвороби розвиваються не у всіх. У структурі шкірних покривів людини найчастіше паразитують такі кліщі: Demodex folliculorum та Demodex brevis. Вони мешкають у сальних залозах і волосяних фолікулах, споживаючи секрет сальних залоз та відмерлі клітини епідермісу.
Кліщ Demodex folliculorum має довжину приблизно 0,3-0,4 мм, а Demodex brevis – 0,15-0,2 мм. Життєвий цикл цих організмів триває кілька тижнів. Вони майже непомітні неозброєним оком і найбільш активні вночі: яскраве світло змушує їх заглиблюватися у волосяні фолікули, тоді як у темряві вони виходять на поверхню шкіри. Найчастіше кліщі локалізуються в ділянці повік (мейбомієвих залоз), на шкірі обличчя, у зоні надбрівних дуг, носогубних складках і на підборідді. Колонізація шкіри людини кліщем зазвичай починається ще в дитинстві – приблизно з 5-річного віку.
Демодекоз може перебігати як безсимптомно, так і з вираженими запальними процесами. Характерними ознаками захворювання є підвищена сухість шкіри, гіперемія (почервоніння), лущення та поява висипів. У деяких випадках спостерігається стійка еритема – тривале почервоніння, що потребує професійної діагностики та відповідного лікування. [1]“Український медичний часопис «Демодекоз як дерматологічна та естетична проблема: клінічний випадок»“
Причини виникнення демодекозу
Проблеми починаються тоді, коли порушується природний баланс шкіри: змінюється хімічний склад себуму (шкірного сала), знижується місцевий імунітет епідермісу або розвиваються супутні патологічні стани, такі як розацеа.
Передача кліщів можлива через:
- тісний контакт «шкіра до шкіри»;
- спільне використання засобів догляду (косметики, інструментів для макіяжу);
- у поодиноких випадках – інфікування через контакт із домашніми тваринами.
У нормі імунна система контролює кількість кліщів на шкірі. Проте якщо імунний захист слабшає або створюються сприятливі умови, відбувається надмірне розмноження кліща, і організм уже не здатний стримувати цей процес. Тому основна причина захворювання – саме дисбаланс між популяцією кліща та реакцією імунної системи.
Фактори ризику розвитку демодекозу
Розвиток демодекозу зазвичай пов’язаний не з одним фактором, а з поєднанням внутрішніх і зовнішніх причин, які створюють сприятливі умови для активного розмноження кліща Demodex. До основних факторів ризику належать:
- жирна або комбінована шкіра обличчя: підвищена активність сальних залоз забезпечує кліщам необхідне для живлення себумне середовище;
- гормональний дисбаланс: будь-які коливання гормонального фону можуть впливати на склад та кількість шкірного сала, що стає каталізатором патологічного процесу;
- зниження імунітету: ослаблення природних захисних бар’єрів організму дозволяє умовно-патогенній мікрофлорі активізуватися;
- хронічний стрес: психоемоційне виснаження негативно позначається на роботі всього організму, включаючи локальний імунітет шкірних покривів;
- порушення функціонування ШКТ: стан травної системи тісно пов’язаний зі станом шкіри, тому хронічні захворювання органів травлення часто відображаються на обличчі;
- неправильно підібрана косметика та догляд: використання невідповідних за типом шкіри косметичних засобів порушує гідроліпідний баланс та мікробіом;
- зловживання агресивними косметологічними процедурами: надмірне захоплення процедурами, що травмують захисний бар’єр епідермісу, створює умови для розвитку інфекцій та паразитарних інвазій.
Важливо: сам собою підшкірний кліщ не є ознакою хвороби. Ключовим є поєднання надмірної популяції паразитів і запальної реакції шкіри.

Як проявляється демодекоз у людини: перші ознаки та симптоми
Симптоми демодекозу можуть нагадувати акне або розацеа, що іноді ускладнює точну діагностику. За наявності демодекозу симптоми можуть з’явитися досить швидко, інколи навіть протягом кількох днів. [2]“DermNet «Demodex»“
Типові прояви демодекозу можуть включати:
- почервоніння шкіри (еритема);
- дрібні папули (вузлики) та пустули (гнійнички);
- відчуття печіння, свербіж, що посилюється ввечері;
- підвищена жирність шкіри;
- локальне лущення;
- поява висипань, схожих на дрібні білі прищики (особливо навколо ділянки носогубного трикутника або очей);
- сухість і подразнення;
- розчухи та сліди подразнення через свербіж.
За демодекозу найчастіше ураження локалізуються на найбільш сальних ділянках обличчя: на носі, щоках, підборідді та чолі. Для захворювання характерний хвилеподібний перебіг – стадії загострення чергуються з періодами ремісії, під час яких симптоми можуть ставати менш вираженими або тимчасово зникати.
Демодекоз очей та повік: симптоми
Демодекоз очей (демодекоз повік) у клінічній практиці часто маскується під хронічний перебіг блефариту або блефарокон’юнктивіту.
Симптоми можуть включати:
- свербіж повік;
- відчуття «піску» або стороннього тіла в очах;
- почервоніння країв повік;
- випадіння вій (мадароз);
- появу лусочок біля основи вій;
- швидку втомлюваність очей;
- незначні слизові виділення з кон’юнктивальної порожнини.
Через схожість клінічних проявів із симптомами синдрому «сухого ока» або алергічного кон’юнктивіту демодекоз повік нерідко залишається недіагностованим протягом тривалого часу.
Лікування демодекозу очей потребує особливої обережності та підбору спеціальних засобів, призначених саме для делікатної зони повік, тому самолікування в цьому випадку небажане.
Demodex і супутні інфекції: чому демодекоз рідко буває «сам по собі»
Демодекоз – це стан, що виходить за межі простої наявності кліща. Надмірне розмноження Demodex нерідко супроводжується вторинними бактеріальними чи грибковими інфекціями. Сам кліщ може виступати як переносником патогенних мікроорганізмів, так і створювати сприятливе середовище для їхнього активного розмноження в тканинах шкіри та повік. [3]“NIH «Demodicosis in Different Age Groups and Alternative Treatment Options—A Review»“
Саме тому в частини пацієнтів симптоми не зникають лише після проведення протипаразитарної терапії – може знадобитися додаткова антибактеріальна або протигрибкова терапія. Клінічні дослідження підтверджують, що такий комплексний підхід демонструє значно вищу ефективність, ніж методи, спрямовані виключно на усунення кліща. [4]“NIH «The hair follicle mites (Demodex spp.). Could they be vectors of pathogenic microorganisms?»“
Які мікроорганізми найчастіше поєднуються з демодекозом
Нижче наведено перелік мікроорганізмів, які найчастіше асоціюються з демодекозом та його ускладненнями:
| Мікроорганізм | Можливі прояви |
|---|---|
| Staphylococcus aureus, Staphylococcus epidermidis | блефарит, кон’юнктивіт, запальні захворювання шкіри |
| Streptococcus spp. | блефарит |
| Bacillus oleronius | блефарит, розацеа |
| Cutibacterium acnes (Propionibacterium acnes) | акне, блефарит |
| Corynebacterium spp. | блефарит |
| Microsporum canis (спори) | грибкові захворювання шкіри |
| Trichophyton spp. | дерматофітії, ураження шкіри |
| Acinetobacter, Novosphingobium, Anoxybacillus, Pseudomonas | супутні очні інфекції |
Чому це важливо?
- Demodex може переносити бактерії. Наприклад, Bacillus oleronius виділяє білки, які стимулюють запалення та можуть посилювати прояви розацеа.
- Запалення може зберігатися навіть після знищення кліща. Якщо у шкірі вже активувалися бактерії або порушився мікробіом, запальна реакція може тривати.
- Розацеа та демодекоз часто поєднуються. За папуло-пустульозної або очної розацеа бактерії можуть стимулювати вироблення запальних білків (кателіцидинів), що погіршує перебіг.
- Мікробіом шкіри змінюється. У людей із розацеа температура шкіри обличчя часто вища, що може впливати на активність бактерій, зокрема Staphylococcus epidermidis, посилюючи запалення.
- Можливі ускладнення з боку очей. В окремих випадках демодекоз поєднувався з герпетичним кератитом та іншими запальними станами.
Діагностика демодекозу: аналізи та дослідження
Діагноз демодекозу встановлюється лікарем-дерматологом шляхом комплексного аналізу клінічної картини та результатів спеціальних лабораторних досліджень, коли значна концентрація Demodex безпосередньо пов’язана з наявними клінічними симптомами. [5]“NIH «Environmental scanning electron microscopy observation of the ultrastructure of Demodex»“
Основним методом лабораторної діагностики є мікроскопічне дослідження біоматеріалу, яке дозволяє візуально ідентифікувати самих паразитів, їхні яйця або окремі фрагменти структури кліщів за допомогою мікроскопа. [6]“Doverpress «The Association Between Acne Vulgaris, Acne Vulgaris with Nonspecific Facial Dermatitis, and Demodex Mite Presence»“
Поширені способи отримання матеріалу:
- зішкріб зі шкіри обличчя – забір біоматеріалу з поверхні шкіри, зокрема з ділянок, де клінічні прояви (почервоніння, висипи) є найбільш вираженими;
- аналіз вмісту сальних залоз – дозволяє отримати матеріал із глибших шарів епідермісу, що дає змогу виявити кліщів, які локалізуються безпосередньо у волосяних фолікулах;
- зішкріб вій або брів за підозри на демодекоз повік – матеріал беруть з основи вій чи зони росту брів.
У лабораторії зібрані зразки наносять на предметне скло з реактивом (наприклад, розчином KOH), фіксують покривним склом для створення мікропрепарату, який згодом досліджують під мікроскоп.
Для встановлення діагнозу демодекозу недостатньо лише факту виявлення кліща – критично важливим є визначення ступеня інвазії (густини заселення паразита). Відповідно до міжнародних клінічних протоколів, діагностично значущим показником вважається виявлення понад 5 особин кліща на 1 см² шкіри або їх значна концентрація у зішкрібах з вій, за умови наявності відповідної симптоматики.
Окрім стандартної мікроскопії, у спеціалізованих центрах можуть застосовувати:
- стандартизовану поверхневу біопсію шкіри (панч-біопсія) – дозволяє кількісно оцінити кількість кліщів;
- конфокальну лазерну сканувальну мікроскопію – візуалізує кліщів прямо на шкірі без забору зішкрібів.
Після встановлення діагнозу лікар може оцінити ступінь активності інвазії та ефективність терапії за допомогою контрольних лабораторних досліджень, що дозволяє своєчасно коригувати процес лікування.
Аналізи за демодекозу повік: як підтверджують очну форму
За підозри на демодекоз повік (очний демодекоз) першочерговим кроком є звернення до лікаря-офтальмолога для фахового обстеження. Діагностика базується на поєднанні клінічних ознак (хронічний блефарит, лусочки біля вій, подразнення), а також обов’язковому підтвердженні діагнозу за допомогою лабораторного аналізу.
Найчастіше використовують епіляцію 3-6 вій із кожної повіки (верхньої та/або нижньої). Для очної форми важливим є не просто виявлення кліща, а кількісна оцінка. Клінічно значущою зазвичай вважають: 1 і більше кліщів на 1 вію за наявності симптомів або виявлення кількох особин у сукупності з характерними ознаками блефариту. Оскільки Demodex може бути присутнім у здорових людей, вирішальним є поєднання симптомів із лабораторним підтвердженням.
У складних або рецидивуючих клінічних випадках можуть оцінювати мікробіом повік, особливо якщо є підозра на супутню бактеріальну інфекцію.
Важливо: виявлення кліща за відсутності будь-яких клінічних проявів не потребує спеціалізованого лікування. Але за наявності хронічного блефариту під час застосування стандартної терапії необхідно провести діагностику для виключення або підтвердження демодекозу.

Лікування демодекозу: мазі, гелі, таблетки
Як лікувати демодекоз – вирішує лікар з урахуванням:
- локалізації (шкіра обличчя чи повіки);
- вираженості запалення;
- наявності розацеа або акне;
- супутніх бактеріальних інфекцій;
- стану імунної системи.
Наявність кліща Demodex на шкірі не завжди свідчить про патологічний процес. У сучасній дерматології прийнято вважати, що безсимптомне носійство не потребує медикаментозного втручання. Лікування демодекозу залежить від проявів захворювання і може включати як місцеві, так і системні препарати.
1. Місцева терапія
- Гелі та креми з метронідазолом. Допомагають зменшити запалення і можуть впливати на життєздатність кліщів. Застосовуються у вигляді місцевих форм (гель, крем). [7]“Medline Plus «Metronidazole»“
- Івермектин (місцевий або системний). Має протипаразитарну дію. Може призначатися у формі крему або таблеток (у резистентних чи тяжких випадках). [8]“Medline Plus «Ivermectin»“
- Сірчані препарати. Мають кератолітичний і протипаразитарний ефекти.
- Протизапальні засоби. Зменшують почервоніння, свербіж і реактивність шкіри.
- Антибактеріальні засоби. Призначаються у випадку підтверджених або підозрюваних коінфекцій.
2. Системне лікування
У тяжчих випадках лікар може призначити:
- пероральний метронідазол;
- пероральний івермектин;
- антибіотики;
- протизапальні системні препарати.
Системна терапія використовується за:
- вираженого папуло-пустульозного процесу;
- очної форми з ускладненнями;
- імунодефіцитних станів;
- неефективності місцевого лікування.
Лікування демодекозу повік
За очної форми застосовуються:
- спеціальні гігієнічні засоби для очищення повік;
- протипаразитарні препарати;
- антибактеріальні краплі, що призначаються за наявності супутніх інфекцій;
- сучасні офтальмологічні протипаразитарні розчини (зокрема препарати, що містять лотіланер).
Через високу чутливість ділянки навколо очей вибір препаратів та схему лікування повинен здійснювати виключно фахівець, зважаючи на безпеку та мінімізацію ризику подразнень.
У деяких випадках після перенесеного активного запального процесу на шкірі можуть зберігатися судинні зміни або стійка еритема (почервоніння). У сучасній дерматології часто застосовують лазерні методики, що дозволяють вирівняти тон шкіри. Лікування демодекозу спрямоване не лише на усунення збудника (кліща), а й на відновлення фізіологічного балансу шкіри.

Лікування в домашніх умовах: гігієна, дієта, народні засоби
Домашні методи догляду не замінюють медикаментозну терапію, але можуть бути важливою частиною комплексного підходу. Особиста гігієна та правильний догляд допомагають зменшити популяцію кліщів і знизити інтенсивність запальних процесів на шкірі. Контроль над виділенням себуму та регулярне очищення шкіри мають ключове значення.
Рекомендації з гігієни у лікуванні демодексу:
- щоденна зміна рушників та наволочок;
- регулярна обробка окулярів і пензлів для макіяжу;
- щоденне миття волосся та, за потреби, вій м’яким шампунем;
- очищення обличчя двічі на день неагресивним засобом без мила;
- відмова від жирної декоративної косметики та олійних засобів;
- регулярне, але делікатне відлущування для видалення надлишку ороговілих клітин;
- уникання тертя та розчісування шкіри.
Такі профілактичні заходи сприяють усуненню умов, які є сприятливими для життєдіяльності та розмноження кліщів.
Безрецептурні засоби для зменшення кількості кліщів Demodex
Як доповнення до основного лікування можуть застосовуватися безрецептурні засоби, спрямовані на зменшення кількості кліщів Demodex та покращення стану шкіри і повік. А саме:
- препарати на основі олії чайного дерева (ключовим компонентом є 4-терпінеол, який виявляє виражені акарицидні властивості); [9]“Cambridge University Press «Comparison of the efficacy of tea tree (Melaleuca alternifolia) oil with other current pharmacological management in human demodicosis: A Systematic Review»“
- спеціалізовані серветки для гігієни повік;
- місцеві засоби з перметрином (ефективні протипаразитарні препарати, які застосовуються виключно за призначенням та під наглядом лікаря-офтальмолога або дерматолога, оскільки вони мають суворі інструкції щодо концентрації та тривалості курсу лікування). [10]“Medline Plus «Permethrin Topical»“
Олія чайного дерева має доведену ефективність у боротьбі з демодексом, проте її використання в зоні очей потребує особливої обережності та суворого дотримання інструкцій.
Дієта за демодекозу
Спеціальної «протидемодекозної» дієти не існує, однак рекомендують обмежити:
- гострі страви;
- алкоголь;
- надлишок простих вуглеводів (цукор).
Це пов’язано з тим, що такі продукти можуть посилювати судинну реактивність та запальні процеси, особливо при поєднанні з розацеа.
Народні методи проти демодекозу
Відвари трав, примочки та інші домашні засоби можуть тимчасово полегшити симптоми, такі як свербіж чи почервоніння шкіри. Проте вони не впливають на популяцію кліщів Demodex і не замінюють медикаментозну терапію. Спроби самостійного лікування при активному демодекозі часто стають причиною переходу захворювання у хронічну форму, провокують посилення запальних процесів та регулярні рецидиви. Тому при виявленні характерних симптомів необхідно звернутися до дерматолога, а у разі ураження повік – до офтальмолога для встановлення точного діагнозу та підбору індивідуального лікування.
Профілактика та запобігання повторним випадкам демодекозу
Профілактика демодекозу включає:
- контроль жирності шкіри (себорегуляцію);
- грамотний підбір доглядових засобів (наприклад, некомедогенна косметика);
- лікування супутніх захворювань (зокрема ендокринних, травних або імунних порушень);
- уникнення перегрівання (сауни, солярії);
- регулярну гігієну повік для профілактики блефариту, спричиненого демодекозом.
Ігнорування тригерних факторів значно підвищує ймовірність повторної появи захворювання, тому системний підхід до догляду є основою одужання.
Відновлення шкіри після демодекозу
Після завершення лікування демодекозу стан шкіри потребує періоду реабілітації. Наявність залишкових явищ – таких як почервоніння, підвищена чутливість чи нерівність рельєфу – зумовлена не стільки активністю паразита, скільки наслідками запального процесу та порушенням природного мікробіому шкіри.
Основним завданням у цей період є відновлення захисного бар’єра. Рекомендується використовувати дерматологічну косметику для реактивної шкіри, склад якої спрямований на глибоке зволоження та зменшення запальних реакцій. Використання спеціалізованих відновлювальних кремів допомагає повернути шкірі комфорт та стабілізувати її стан.
У випадках, коли після запалення залишаються судинні зміни або стійка еритема, доцільно обговорити з лікарем можливість проведення лазерної корекції. Такі процедури проводяться лише після стабілізації стану шкіри та за відсутності активного запального процесу.
Під час реабілітації не рекомендуються агресивні косметологічні втручання – глибокі пілінги, інтенсивні апаратні процедури або травматичні маніпуляції, оскільки вони можуть спровокувати повторне загострення. Відновлення має бути поступовим і контрольованим, з урахуванням індивідуальних особливостей шкіри.
Демодекоз – це стан, пов’язаний із надмірним розмноженням кліщів роду Demodex, який не варто ігнорувати. Надмірна активність підшкірного кліща може провокувати запалення та хронічний дискомфорт.
Якщо у тебе помітні симптоми, які можуть свідчити про демодекоз, не варто відкладати консультацію з лікарем. Чим раніше буде встановлено діагноз і розпочато лікування, тим вищі шанси швидко взяти процес під контроль і запобігти його хронізації.
Питання та відповіді
Чи заразний демодекоз?
Передача можлива під час тісного фізичного контакту, проте вирішальне значення мають стан шкіри та імунітет.
Чи можна повністю позбутися підшкірного кліща?
Кліщ може бути частиною нормальної мікрофлори. Мета лікування – контроль його популяції та зняття запальних процесів.
Скільки триває лікування демодекозу?
Тривалість лікування демодекозу зазвичай становить від 4 до 8 тижнів. Період терапії визначається індивідуально та залежати від ступеня тяжкості захворювання, стану імунної системи та дотримання усіх рекомендацій лікаря.
Чи допомагають народні методи при демодекозі?
Засоби народної медицини здатні тимчасово полегшити прояви симптомів, але вони не можуть замінити повноцінне медикаментозне лікування.
Чи пов’язаний демодекоз із розацеа?
Так, сучасні дерматологічні дослідження підтверджують, що надмірна активність мікроскопічного кліща роду Demodex може бути одним із ключових факторів, що провокують загострення розацеа. [11]“NIH «Demodicosis and rosacea: epidemiology and significance in daily dermatologic practice»“




