Слово «гіперплазія» звучить тривожно, адже асоціюється зі змінами в органах і клітинах. Проте гіперплазія – це не обов’язково небезпечний стан. У більшості випадків ідеться про доброякісну реакцію тканин на гормональні, запальні або компенсаторні чинники. Розуміння того, що таке гіперплазія, чому вона виникає та коли потребує лікування, допоможе зменшити страх і вчасно обрати правильну тактику контролю.
ЩО ТАКЕ ГІПЕРПЛАЗІЯ ТА ЧИМ ВОНА ВІДРІЗНЯЄТЬСЯ ВІД ПУХЛИНИ?
Гіперплазія – це збільшення кількості клітин у тканині або органі внаслідок надмірної проліферації (процесу поділу клітин), при цьому клітини зазвичай зберігають нормальну будову та функцію. Тобто у разі гіперплазії клітини активно діляться, через що тканина або орган можуть збільшуватися в об’ємі.
Зазвичай це відбувається без втрати контролю над ростом: клітини не «живуть окремим життям», як це буває у разі пухлин, і зберігають правильну організацію в межах тканини або органу. У деяких випадках клітини можуть бути дещо збільшеними, а інколи з’являються атипові клітини (атипія). Ось цей процес вже потребує уважнішого спостереження, щоб своєчасно відрізнити зворотні або безпечні зміни від станів, які можуть прогресувати або маскувати інші захворювання. [1]“ScienceDirect «Hyperplasia»“
Тож, гіперплазія не завжди є патологією. Гіперплазія без атипії:
- є фізіологічним етапом нормальних процесів – наприклад, збільшення молочних залоз у період підготовки до грудного вигодовування;
- може виглядати незвично, але не становити загрози для здоров’я, як-от сальна гіперплазія – дрібні м’які жовтуваті утворення на шкірі обличчя.
ЯК КЛІТИНИ ЗМІНЮЮТЬСЯ: ВІД НОРМИ ДО МОЖЛИВИХ РИЗИКІВ
Важливо усвідомити, що не всі зміни в клітинах означають рак. Перед тим як у тканинах можуть з’явитися злоякісні клітини, часто відбувається низка послідовних процесів, які ведуть до змін. Найпоширенішими з них є гіперплазія та дисплазія. [2]“NIH «hyperplasia»“
Ці процеси можуть залишатися стабільними, регресувати або прогресувати. Саме тому лікарі приділяють увагу не лише назві діагнозу, а й стадії перебігу, типу тканини та супутнім факторам ризику.
Етапи змін клітин і їх значення для здоров’я
| Стан клітин | Що відбувається з клітинами? | Як виглядають клітини під мікроскопом? | У чому потенційний ризик? |
|---|---|---|---|
| Норма | Кількість і структура клітин збалансовані | Клітини мають нормальну форму й будову | Ризику немає |
| Гіперплазія | Збільшується кількість клітин (проліферація) | Клітини виглядають нормальними | Частіше доброякісні зміни, зазвичай не онкологічні |
| Дисплазія | Порушується ріст і диференціація клітин | Клітини мають атипову форму та будову | Підвищений онкоризик, що потребує контролю |
| Рак | Неконтрольований ріст клітин | Злоякісні клітини з вираженою атипією | Високий ризик для життя та здоров’я |
До уваги!
Наявність гіперплазії не означає, що процес обов’язково перейде у рак. У багатьох випадках гіперпластичні зміни залишаються стабільними або зникають після усунення чинників – наприклад, гормонального дисбалансу чи хронічного запалення. Тому ключову роль у випадку гіперплазії відіграють діагностика, контроль і спостереження.
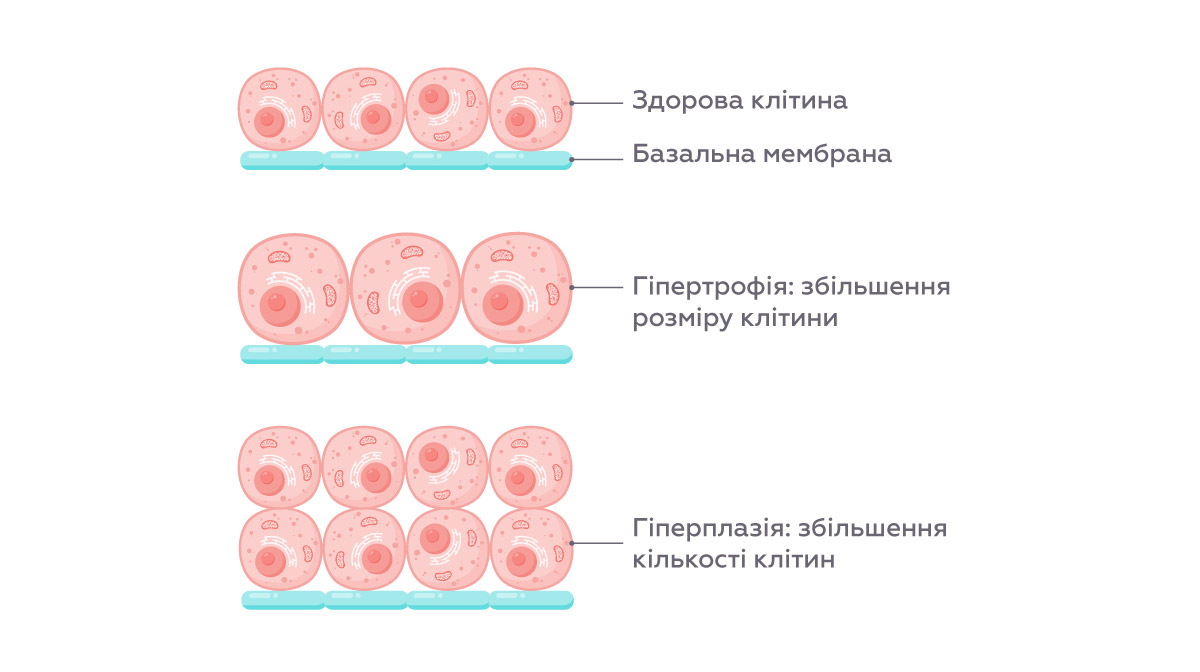
МЕХАНІЗМ РОЗВИТКУ ГІПЕРПЛАЗІЇ: ЯК ЗМІНЮЄТЬСЯ КІЛЬКІСТЬ КЛІТИН
В основі гіперплазії лежить збільшення кількості клітин, які за своєю будовою залишаються нормальними. Це відбувається тоді, коли процес поділу клітин починає переважати над їх природною загибеллю.
Клітини активніше починають розмножуватися під впливом:
- гормонів;
- факторів росту;
- тривалого подразнення або підвищеного навантаження на тканину.
Важливий момент: гіперплазія можлива лише в тих тканинах, де клітини здатні до поділу. Наприклад, вона не розвивається в нейронах головного мозку чи клітинах серцевого м’яза, які не відновлюються шляхом проліферації.
Види гіперплазії розрізняють, залежно від ситуації:
- Фізіологічна. Це нормальна реакція організму на вплив природних чинників (гормонів, навантаження). Приклади: збільшення ендометрію під час менструального циклу, зміни в молочних залозах під час вагітності.
- Компенсаторна. Це відповідь на часткову втрату або зниження функції органа. Приклад: збільшення кількості клітин печінки після її ушкодження, відновлення епідермісу, наприклад, після порізу.
- Патологічна. Процес, що виходить за межі норми і потребує обов’язкового медичного контролю. Може бути без атипії і атиповою.
Важлива риса гіперплазії – її зворотність. Якщо можна усунути чинник (гормональний дисбаланс, хронічне запалення, медикаментозний вплив тощо), який стимулює надмірний поділ клітин, тканина часто повертається до свого початкового стану. Шанси на повне одужання залежать від того, проста це гіперплазія чи атипова.
ДЕ В ОРГАНІЗМІ НАЙЧАСТІШЕ ВИНИКАЄ ГІПЕРПЛАЗІЯ?
Після того, як ми прояснили, що таке гіперплазія, подивимось, в яких органах вона виникає найчастіше і чому саме там.
1. Гіперплазія гормонозалежних органів і тканин.
Найпоширеніші форми гіперплазії спостерігаються в органах і тканинах, структура і функція яких безпосередньо залежати від гормональної регуляції. До них належать:
- ендометрій (внутрішній шар слизової оболонки матки);
- молочні залози;
- щитоподібна залоза;
- передміхурова залоза;
- плацента.
Клітинний поділ в цих органах і тканинах є частиною нормальної фізіології: так вони реагують на зміну рівня гормонів. Надлишковий або тривалий вплив естрогенів, порушення тиреоїдної регуляції чи зміни андрогенного балансу можуть призводити до надмірної проліферації клітин.
2. Гіперплазія паренхіматозних органів.
Окрему групу становлять органи, здатні активно відновлюватися у відповідь на ушкодження або втрату частини своєї функції. Йдеться про печінку та нирки. У таких випадках гіперплазія має компенсаторний характер: коли орган збільшує кількість клітин, щоб зберегти або підтримати свою функціональну здатність. Подібні зміни зазвичай є доброякісними, однак потребують спостереження, особливо за наявності супутніх захворювань або факторів ризику.
Гіперплазія паренхіматозних органів, як-от селезінка, підшлункова залоза та легені, також потребує медичного спостереження та лікування, бо у цих випадках процес надмірного поділу клітин має патологічний характер та є ризик злоякісного розвитку подій.
3. Гіперплазія слизових оболонок.
Гіперплазія також може виникати у тканинах, які постійно контактують із механічними, хімічними або запальними подразниками. Типовий приклад – фовеолярна гіперплазія слизової оболонки шлунка. У таких ситуаціях надмірний ріст клітин є захисною реакцією тканини на хронічне подразнення або запалення. Такі зміни потребують оцінки та контролю з боку медиків, щоб не пропустити ускладнення або супутні патологічні процеси.
ФОРМИ ГІПЕРПЛАЗІЇ
Різні форми гіперплазії відрізняються не небезпечністю, а місцем виникнення та механізмом розвитку. У більшості випадків ідеться про доброякісні зміни, які потребують правильного контролю та оцінки в контексті симптомів і результатів обстежень.
| Форма гіперплазії | Де найчастіше виникає? | Що відбувається? | Що це означає на практиці? |
|---|---|---|---|
| Звичайна протокова гіперплазія | Молочні залози | Збільшується кількість клітин, що вистилають молочні протоки; структура клітин збережена | Доброякісна зміна, але може потребувати спостереження, особливо при виявленні на мамографії або УЗД |
| Вогнищева гіперплазія | Ендометрій, печінка, молочні залози, інші органи | Локальне (обмежене, у певній ділянці) збільшення клітин тканини | Вимагає уточнення, щоб відрізнити від вузла або пухлинного утворення; часто спостерігається у динаміці |
| Фолікулярна гіперплазія | Лімфатичні вузли, щитоподібна залоза | Збільшення кількості клітин у фолікулах (структурних одиницях тканини) | У лімфовузлах – зазвичай реакція на інфекцію або імунну стимуляцію; у щитоподібній залозі – пов’язана з гормональною регуляцією |
| Фовеолярна гіперплазія | Слизова оболонка шлунка | Потовщення поверхневого шару слизової у відповідь на хронічне подразнення | Реактивна, адаптаційна зміна; часто пов’язана з гастритом або рефлюксом, зазвичай не є самостійною хворобою |
ОСНОВНІ ПРИЧИНИ ГІПЕРПЛАЗІЇ
Гіперплазія рідко має одну-єдину причину. Найчастіше це результат поєднання кількох механізмів, які тривалий час діють на тканину.
Гормональні чинники. [3]“NIH «Hyperplasia in a Gland With Hormone Excess»“
Гормони – один із найпотужніших стимуляторів проліферації клітин. Найчастіше гіперплазія пов’язана з:
- надлишком або дисбалансом естрогенів;
- порушенням регуляції тиреотропного гормону (ТТГ);
- змінами чутливості тканин до гормонів.
Саме тому гіперплазія часто виникає в гормонозалежних органах і тканинах: ендометрії, молочних залозах, щитоподібній залозі, плаценті, а також у передміхуровій залозі (простаті), де зміни пов’язані з дією андрогенів і віковими гормональними зсувами у чоловіків.
Запальні чинники. [4]“NIH «Chronic inflammation in benign prostatic hyperplasia»“
Тривале або хронічне запалення створює умови, за яких тканина постійно «ремонтує» себе. У відповідь на ушкодження клітини:
- активніше діляться;
- намагаються відновити структуру органа;
- можуть поступово формувати надмірну клітинну масу.
Компенсаторні потреби. [5]“ScienceDirect «Compensatory Hyperplasia»“
Коли орган частково втрачає функцію, організм намагається надолужити її кількістю клітин. Класичний приклад – печінка, яка здатна збільшувати масу шляхом проліферації гепатоцитів у відповідь на ушкодження або токсичний вплив.
Зовнішні фактори.
Деякі лікарські препарати, хімічні речовини або токсини можуть опосередковано стимулювати гіперплазію. Це відбувається через порушення механізмів зворотного гормонального зв’язку, коли тканина отримує сигнал працювати більше, ніж потрібно. Хоча прямі клінічні огляди щодо всіх токсичних стимуляторів гіперплазії в людини обмежені, класичні дослідження на моделях показують, що зовнішні агресори (наприклад, токсини, хімічні речовини) можуть запускати механізми підвищеного функціонального навантаження або порушення гормональної регуляції й таким чином опосередковано сприяти проліферації клітин. [6]“NIH «Effects of the Environment, Chemicals and Drugs on Thyroid Function»“
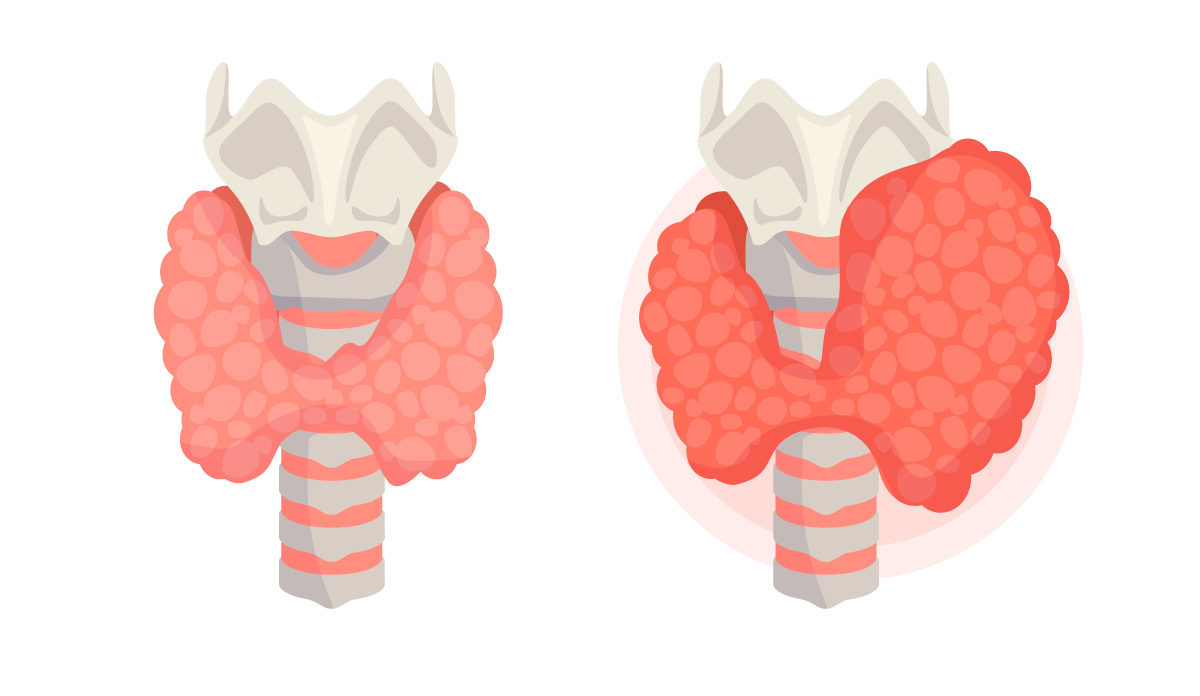
ГІПЕРПЛАЗІЯ ЩИТОПОДІБНОЇ ЗАЛОЗИ: СИМПТОМИ, ДІАГНОСТИКА, ПІДХОДИ ДО ЛІКУВАННЯ
Гіперплазія щитоподібної залози (ЩЗ) пов’язана зі збільшенням кількості фолікулярних клітин, які відповідають за синтез тиреоїдних гормонів. У більшості випадків цей процес є реакцією на тривалу стимуляцію тиреотропним гормоном (ТТГ) і може мати адаптивний або патологічний характер. [7]“ScienceDirect «Thyroid Hyperplasia»“
Клінічні прояви залежать не лише від збільшення об’єму залози, а й від того, чи змінюється її гормональна функція.
Найчастіше можуть спостерігатися:
- відчуття тиску або «клубка» в ділянці шиї;
- візуальне або пальпаторне збільшення ЩЗ;
- коливання ваги;
- серцебиття, підвищена втомлюваність, пітливість;
- емоційна лабільність, дратівливість або, навпаки, загальмованість (залежить від рівня тиреоїдних гормонів).
Важливо: вираженість симптомів не завжди корелює з розмірами залози. Навіть значна гіперплазія може тривалий час перебігати майже безсимптомно.
Залежно від характеру змін, гіперплазія ЩЗ буває дифузною або вузловою.
ДИФУЗНА ГІПЕРПЛАЗІЯ ЩИТОПОДІБНОЇ ЗАЛОЗИ
Дифузна гіперплазія характеризується рівномірним збільшенням усієї тканини ЩЗ без формування чітко окреслених вузлів. Такий тип змін часто виникає як відповідь на:
- дефіцит йоду;
- тривалу стимуляцію ТТГ;
- гормональні порушення.
На ранніх етапах дифузна гіперплазія може мати компенсаторний характер і не супроводжуватися суттєвими функціональними порушеннями.
ВУЗЛОВА ГІПЕРПЛАЗІЯ ЩИТОПОДІБНОЇ ЗАЛОЗИ
Вузлова гіперплазія проявляється утворенням одного або кількох вузлів на тлі загального або незміненого об’єму залози. Такі вузли є наслідком локальної проліферації фолікулярних клітин, яка може виникати через нерівномірну чутливість тканини до гормональної стимуляції.
Вузлова гіперплазія потребує особливо уважного контролю, якщо:
- вузол швидко збільшується;
- змінюється його структура за даними УЗД;
- з’являються симптоми здавлення сусідніх структур;
- виникають сумніви щодо доброякісності процесу.
У таких випадках додатково можуть застосовуватися тонкоголкова біопсія, гормональні дослідження та спостереження у динаміці.
ДІАГНОСТИКА ТА ПІДХОДИ ДО ЛІКУВАННЯ ГІПЕРПЛАЗІЇ ЩИТОПОДІБНОЇ ЗАЛОЗИ
З чого складається комплексне оцінювання гіперплазії ЩЗ?
- Клінічний огляд;
- УЗД;
- аналіз крові на ТТГ, Т3, Т4;
- біопсія вузлових утворень (за необхідності).
Лікувальна тактика визначається індивідуально й може включати спостереження, корекцію гормонального фону або інші втручання – залежно від причини гіперплазії, її типу та динаміки змін.
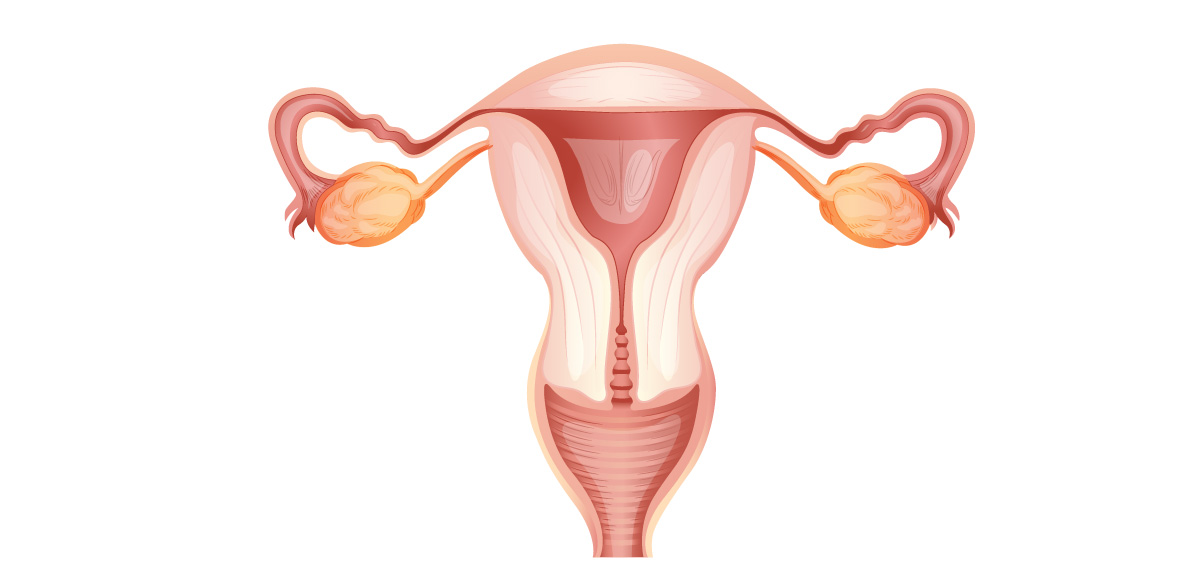
ЕНДОМЕТРІАЛЬНА ГІПЕРПЛАЗІЯ: РИЗИКИ ДЛЯ РЕПРОДУКТИВНОГО ЗДОРОВ’Я
Ендометріальна гіперплазія – це надмірне розростання слизової оболонки матки (ендометрію), яке найчастіше пов’язане з надлишковою стимуляцією естрогенами без достатньої протидії прогестерону. За такої ситуації слизова товщає більше, ніж має, що може проявлятися тривалими, рясними або нерегулярними кровотечами. [8]“Menopause Review «New classification system of endometrial hyperplasia WHO 2014»“
Ключові фактори ризику:
- гормональний дисбаланс;
- ожиріння;
- синдром полікістозних яєчників;
- прийом деяких гормональних препаратів (наприклад, естрогенів без прогестагенів);
- інші стани, що спричиняють високий рівень естрогенів (хронічний стрес, прийом певних ліків, захворювання ЩЗ, печінки).
З чого складається комплексне оцінювання гіперплазії ендометрію?
- Трансвагінальне УЗД органів малого таза;
- біопсія ендометрію;
- гістологічний аналіз тканин після біопсії;
- оцінка морфології ендометрію.
У клінічній практиці гіперплазія ендометрію поділяється на форми без атипії (без ознак аберантних (відхилень від норми) змін клітин) і з атипією, де ризик прогресії до раку ендометрію значно підвищується.
СИМПТОМИ ЕНДОМЕТРІАЛЬНОЇ ГІПЕРПЛАЗІЇ
Ендометріальна гіперплазія найчастіше проявляється порушеннями менструального циклу та змінами характеру кровотечі. Симптоми можуть бути різної інтенсивності – від незначних до таких, що суттєво впливають на самопочуття.
Найпоширеніші прояви: [9]“American Cancer Society «Signs and Symptoms of Endometrial Cancer»“
- менструальні кровотечі, які стають ряснішими або тривалішими, ніж зазвичай;
- кров’янисті виділення між менструаціями або мажучі виділення;
- кровотечі після настання менопаузи – завжди потребують медичної оцінки;
- нерегулярний менструальний цикл або його раптові зміни.
Важливо: інтенсивність симптомів не завжди корелює з тяжкістю змін ендометрію, тому навіть незначні, але повторювані порушення циклу є підставою для обстеження.
КОЛИ ВАРТО ЗВЕРНУТИСЯ ДО ЛІКАРЯ НЕГАЙНО?
Звернення до лікаря рекомендоване, якщо з’являється будь-яка з таких ситуацій:
- тазовий біль або спазми поза менструацією;
- будь-яка аномальна маткова кровотеча – незалежно від віку;
- відчуття слабкості, запаморочення або непритомність на тлі рясної крововтрати;
- підвищення температури тіла разом із кров’янистими виділеннями;
- поступове посилення або почастішання симптомів;
- кров’янисті виділення після статевого акту.
Окремий нюанс: ендометріальна гіперплазія зазвичай не супроводжується болем у попереку. Якщо кровотечі поєднуються зі стійким болем у спині, це є додатковим сигналом для ретельної діагностики, оскільки такий симптом може бути характернішим для інших станів.
ДІАГНОСТИКА ЕНДОМЕТРІАЛЬНОЇ ГІПЕРПЛАЗІЇ
Діагностика ендометріальної гіперплазії спрямована на досягнення двох ключових цілей: [10]“Thieme Medical «Diagnosis of Endometriosis»“
- Підтвердити зміни в ендометрії.
- Виключити інші причини аномальної маткової кровотечі, зокрема передракові та онкологічні стани.
Для цього лікар може призначити кілька методів обстеження:
- Біопсія ендометрію – це основний і найбільш інформативний метод діагностики. Під час процедури лікар бере невеликий зразок тканини ендометрію для мікроскопічного дослідження. Це дозволяє оцінити характер клітин, ступінь проліферації та виключити атипію. Саме біопсія дає відповідь на питання, чи є гіперплазія доброякісною та чи потребує активного лікування.
- Гістероскопія.
Малоінвазивна процедура, яка дозволяє лікарю безпосередньо оглянути порожнину матки за допомогою оптичного приладу. Гістероскопія дає змогу побачити рівномірність або вогнищевість змін та прицільно взяти тканину з підозрілих ділянок. Цей метод особливо корисний, якщо результати попередніх досліджень потребують уточнення. Більше про гістероскопію можна почитати тут. - Трансвагінальне УЗД органів малого таза часто є першим етапом обстеження. За допомогою цього методу діагностики встановити остаточний діагноз неможливо, але можна:
- оцінити товщину та структуру ендометрію;
- виявити супутні зміни (поліпи, міому, інші причини кровотеч);
- визначити необхідність подальших кроків.
- Аналізи крові призначаються лікарем для:
- оцінки рівня гормонів;
- виключення анемії на тлі крововтрати;
- пошуку інших причин аномальної кровотечі.
Водночас аналізи крові не дозволяють підтвердити або виключити ендометріальну гіперплазію – вони є допоміжним етапом діагностики.
Жоден метод не використовується ізольовано. Діагноз ендометріальної гіперплазії встановлюють на основі поєднання симптомів, даних УЗД та результатів усіх інших досліджень.
ПЛАЦЕНТАРНА ГІПЕРПЛАЗІЯ: РИЗИКИ ДЛЯ РЕПРОДУКТИВНОГО ЗДОРОВ’Я
Гіперплазія плаценти у клінічній практиці не розглядається як окремий діагноз. У класичному акушерському розумінні це ультразвукова ознака, що відображає потовщення плаценти порівняно з очікуваними показниками для відповідного терміну вагітності. Це потребує оцінки в контексті клінічних і доплерометричних даних. [11]“ScienceDirect «Ultrasonographic investigation of placental morphologic characteristics and size»“
Плацента – це тимчасовий, але надзвичайно складний орган, який забезпечує обмін киснем, поживними речовинами та гормонами між матір’ю і плодом. У нормі її товщина поступово збільшується впродовж вагітності та в середньому становить близько 2-2,5 см, корелюючи з гестаційним віком (тривалість вагітності у тижнях).
Збільшення товщини плаценти може бути:
- варіантом адаптаційної реакції, коли плацента намагається компенсувати підвищене навантаження;
- маркером порушень плацентарної функції, особливо якщо супроводжується іншими клінічними або ультразвуковими відхиленнями.
За даними клінічних спостережень, потовщена плацента може асоціюватися з:
- прееклампсією (характеризується гіпертонією та наявністю білка в сечі);
- порушенням матково-плацентарного кровообігу;
- затримкою внутрішньоутробного росту плода;
- метаболічними або імунними станами матері;
- деякими інфекційними процесами.
Важливо: сама по собі товщина плаценти не дозволяє робити остаточні висновки і завжди оцінюється в контексті загального перебігу вагітності.
ЧОМУ ПЛАЦЕНТАРНА ГІПЕРПЛАЗІЯ МАЄ ЗНАЧЕННЯ ДЛЯ РЕПРОДУКТИВНОГО ЗДОРОВ’Я?
Плацента є ключовим органом, від якого залежить нормальний розвиток плода, тому будь-які зміни її структури або розмірів потребують уваги. Потовщення плаценти не за нормою не завжди означає патологію. Однак у поєднанні з іншими ознаками (порушенням кровотоку, змінами росту плода, клінічними симптомами у матері) воно може свідчити про підвищений ризик перинатальних ускладнень. Саме тому виявлення такого стану плаценти є підставою для спостереження у динаміці. [12]“NIH «Mesenchymal stem villous hyperplasia of the placenta and fetal growth restriction»“
У разі виявлення потовщення плаценти лікар зазвичай:
- оцінює відповідність товщини терміну вагітності;
- аналізує доплерометричні показники кровотоку;
- контролює ріст і стан плода;
- враховує супутні стани матері.
У більшості випадків тактика полягає у посиленому моніторингу, а не в активному втручанні.
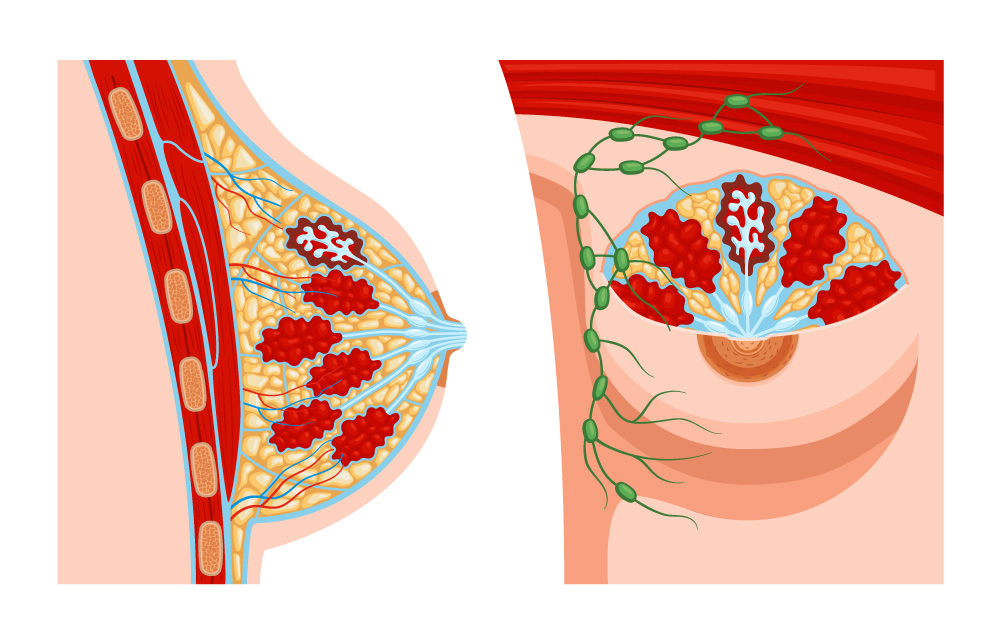
ГІПЕРПЛАЗІЯ МОЛОЧНИХ ЗАЛОЗ: ЦЕ ПРО ЩО
Гіперплазія молочних залоз – це доброякісне збільшення кількості клітин у грудній тканині, яке найчастіше розвивається в епітелії протоків молочної залози. Така зміна не є раком і сама по собі не означає, що у жінки є злоякісне захворювання. Водночас вона може стати приводом для уважнішого медичного спостереження та уточнення діагнозу.
Основні форми гіперплазії молочних залоз:
- Звичайна протокова гіперплазія.
Це найбільш поширена форма гіперплазії грудної тканини. За її наявності клітини, що вистилають протоки, починають частіше ділитися, але не втрачають нормальної будови. Така зміна часто виявляється випадково під час мамографії або УЗД, і за відсутності додаткових тривожних ознак не потребує агресивного лікування – лише планомірного спостереження. [13]“ScienceDirect «Ultrasonographic investigation of placental morphologic characteristics and size»“ - Атипова протокова гіперплазія.
Іноді клітини у протоках мають легкі атипові ознаки – тобто виглядають трохи інакше, ніж зазвичай. Це називають атипічною протоковою гіперплазією. Вона також є доброякісною, але підвищує ризик розвитку злоякісних змін у майбутньому. У таких випадках лікарі можуть рекомендувати ретельніший моніторинг і додаткові дослідження. [14]“NIH «Mesenchymal stem villous hyperplasia of the placenta and fetal growth restriction»“
ЩО ВІДЧУВАЄ ЖІНКА ЗА НАЯВНОСТІ ГІПЕРПЛАЗІЇ МОЛОЧНИХ ЗАЛОЗ?
Гіперплазія молочних залоз зазвичай не викликає болю чи відчутних симптомів. Часто жінка нічого не помічає, і зміни виявляють під час планового обстеження. Іноді можуть з’являтися незначні ущільнення або відчуття потовщення тканини, але ці відчуття не є специфічними і не дозволяють відрізнити гіперплазію від інших станів без обстеження.
Хоча сама гіперплазія молочних залоз не є передпухлинним станом у прямому сенсі, певні її форми (як-от атипічна протокова гіперплазія) можуть бути пов’язані зі дещо підвищеним ризиком розвитку раку молочної залози в майбутньому. Саме тому важливо:
- систематично проходити мамографію або УЗД за рекомендаціями лікаря;
- у випадку виявлення змін – уточнювати їх характер за допомогою біопсії;
- дотримуватися медичних рекомендацій щодо спостереження або профілактики.
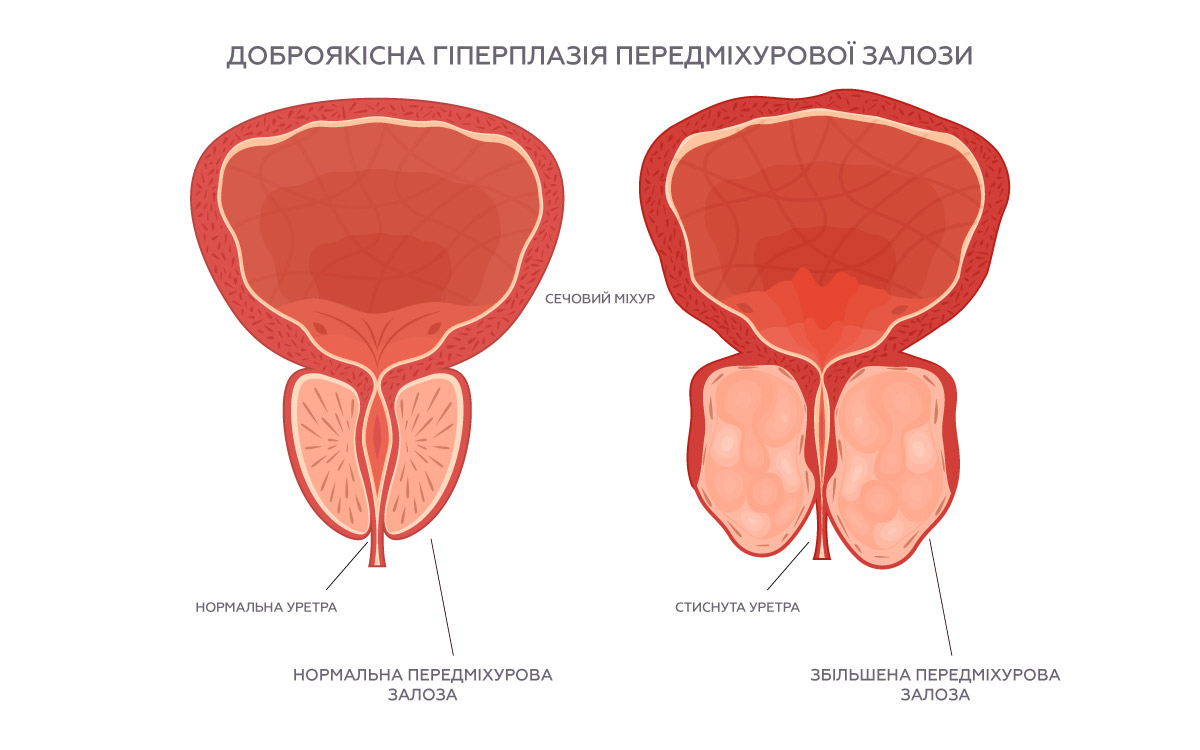
ГІПЕРПЛАЗІЯ ПЕРЕДМІХУРОВОЇ ЗАЛОЗИ: ЩО ВАЖЛИВО ЗНАТИ ЧОЛОВІКАМ
Гіперплазія передміхурової залози (простати) – це вікове доброякісне збільшення кількості клітин передміхурової залози, яке призводить до її поступового збільшення в об’ємі. Гіперплазія простати не означає автоматичного онкоризику. Водночас вона може суттєво впливати на якість життя та потребує медичного контролю. [15]“NIH «Enlarged Prostate (Benign Prostatic Hyperplasia)»“
Доброякісна гіперплазія простати є одним із найпоширеніших урологічних станів у чоловіків: [16]“TAU «Epidemiology and treatment modalities for the management of benign prostatic hyperplasia»“
- до 50 % чоловіків після 50 років мають її ознаки;
- до 80 % чоловіків після 80 років стикаються з цим станом.
Гіперплазія простати є хронічним процесом: вона не виліковується повністю, але у більшості випадків може бути ефективно контрольованою за допомогою сучасних методів.
Точний механізм розвитку гіперплазії передміхурової залози складний і багатофакторний, але ключову роль відіграють:
- вікові гормональні зміни;
- дисбаланс між тестостероном та його активними метаболітами;
- підвищена чутливість клітин простати до гормональних сигналів.
З віком клітини передміхурової залози починають активніше реагувати на гормональне стимулювання, що призводить до поступового множення їх кількості та збільшення об’єму органа.
ОСНОВНІ СИМПТОМИ ГІПЕРПЛАЗІЇ ПРОСТАТИ
Збільшена простата може здавлювати сечівник, що зумовлює характерні симптоми з боку сечовидільної системи: [17]“ScienceDirect «Benign prostatic hyperplasia and male lower urinary symptoms»“
- ослаблення струменя сечі;
- утруднений початок сечовипускання;
- відчуття неповного спорожнення сечового міхура;
- часті позиви до сечовипускання, особливо вночі;
- необхідність напружуватися під час сечовипускання.
Інтенсивність симптомів може суттєво відрізнятися: у частини чоловіків гіперплазія довго перебігає майже без проявів, в інших – поступово прогресує.
КОЛИ ГІПЕРПЛАЗІЯ ПРОСТАТИ ПОТРЕБУЄ УВАГИ?
Хоча гіперплазія простати є доброякісним станом, без належного контролю вона може призводити до ускладнень, зокрема:
- затримки сечі;
- інфекцій сечовивідних шляхів;
- порушення функції сечового міхура;
- у важких випадках – ураження нирок.
Саме тому поява стійких або прогресуючих симптомів є приводом звернутися до лікаря-уролога.
Підходи до лікування і контролю включають:
- динамічне спостереження без активного втручання;
- медикаментозну терапію для полегшення симптомів;
- хірургічні методи – у разі значного порушення функції.
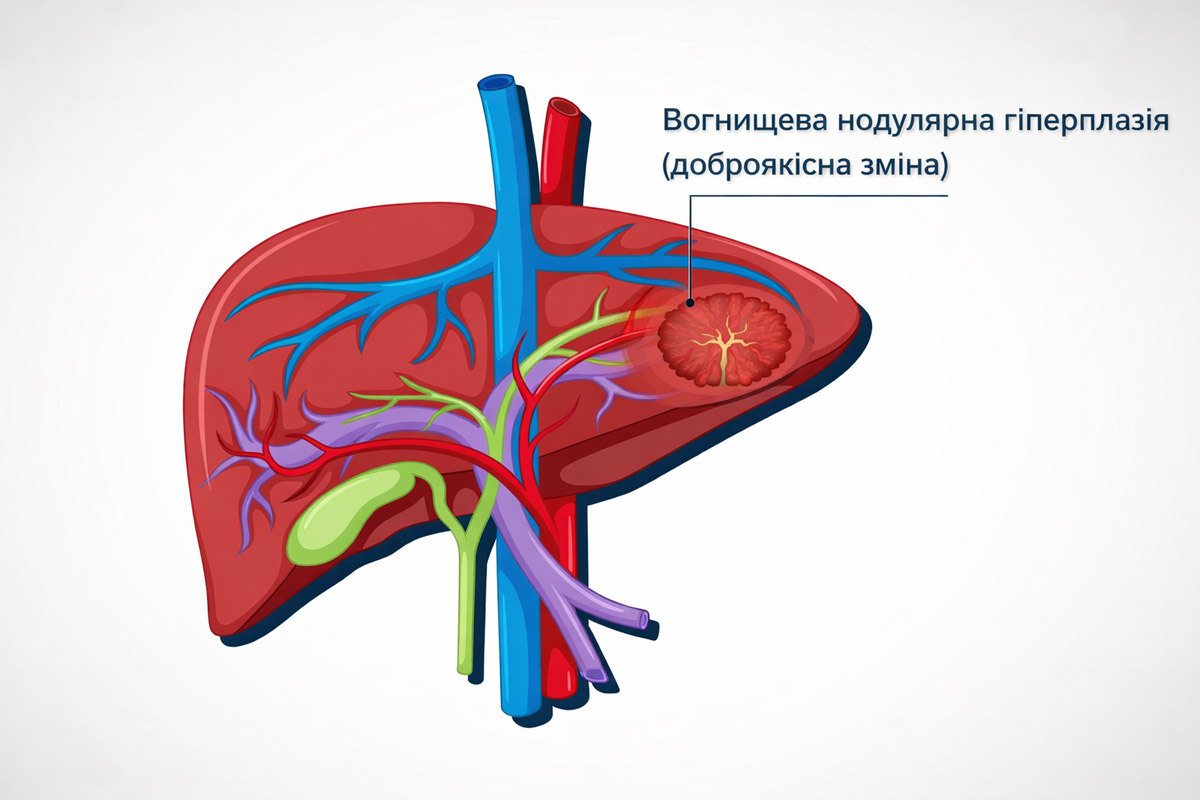
ВОГНИЩЕВА ФОКАЛЬНА НОДУЛЯРНА ГІПЕРПЛАЗІЯ ПЕЧІНКИ
Вогнищева фокальна нодулярна гіперплазія печінки (ФНГ) – це доброякісне утворення печінкової тканини, яке не є пухлиною і не потребує видалення у більшості випадків. Його зазвичай виявляють випадково під час ультразвукового, комп’ютерного або магнітно-резонансного обстеження органів черевної порожнини. Як правило, не прогресує і не перероджується в злоякісне утворення. [18]“Cureus Journal of Medical Science «A Review of Benign Hepatic Tumors»“
Це своєрідна реактивна зміна печінкової тканини, у якій утворюється невелике, чітко окреслене вогнище, що складається з великої кількості нормальних гепатоцитів (основні функціональні клітини печінки) та судинної тканини. Вірогідні причини виникнення цього процесу до кінця не з’ясовані, але вважається, що зміни можуть бути пов’язані з аномальною реакцією на місцеві зміни кровотоку в печінці.
Фокальна нодулярна гіперплазія печінки частіше зустрічається:
- у жінок репродуктивного віку;
- у людей без явних симптомів;
- у пацієнтів без значних порушень функції печінки.
У більшості випадків не дає жодних симптомів і не супроводжується болем або порушеннями функції печінки. [19]“Karger «Benign Liver Tumors»“
Іноді, якщо вогнище досягає великого розміру, можливе:
- відчуття дискомфорту або тяжкості в правому підребер’ї;
- рідкісні епізоди помірного болю.
ЧИ ПОТРІБНЕ ЛІКУВАННЯ?
У більшості випадків специфічного лікування не потрібно. Вогнищева ФНГ печінки не має властивостей злоякісного росту та рідко призводить до ускладнень. Лікування або хірургічне втручання можуть розглядатися лише в окремих ситуаціях (наприклад, за великих розмірів або виражених симптомів), але це рішення завжди ґрунтується на індивідуальній клінічній оцінці.
ДІАГНОСТИКА, ЛІКУВАННЯ ТА КОНТРОЛЬ ГІПЕРПЛАЗІЇ
Підхід до гіперплазії завжди індивідуальний і залежить від того, в якому органі виникли зміни, наскільки вони виражені та якими супроводжуються симптомами. У більшості випадків гіперплазія виявляється під час обстежень, призначених з іншої причини, і не потребує термінового втручання.
Для первинної оцінки зазвичай застосовують ультразвукове дослідження, яке дозволяє виявити збільшення тканини, вузлові або дифузні зміни. Якщо потрібно детальніше оцінити структуру органа, характер тканин або виключити інші стани, лікар може рекомендувати МРТ.
Біопсію проводять не завжди – вона показана лише у випадках, коли зміни мають сумнівні ознаки, поєднуються з підвищеним онкоризиком або коли результати візуалізаційних методів не дають однозначної відповіді.
Тактика лікування визначається після комплексної оцінки. Вона враховує:
- локалізацію гіперплазії;
- наявність або відсутність симптомів;
- гормональний фон;
- результати додаткових обстежень, якщо вони проводилися.
У багатьох ситуаціях активне лікування не потрібне, і достатньо регулярного медичного контролю. Якщо гіперплазія пов’язана з гормональним дисбалансом, можливе медикаментозне коригування. Хірургічне втручання розглядають лише за чіткими показаннями – у разі виражених симптомів, швидкого прогресування або ризику ускладнень.
Головний принцип у веденні гіперплазії – зважене спостереження. У більшості випадків це контрольований і доброякісний процес, який не потребує агресивних рішень, але вимагає уважності та постійного контакту з лікарем.