Колоноскопія – дозволяє побачити товсту кишку зсередини, знайти поліпи на ранній стадії, зупинити приховану кровотечу й запобігти розвитку раку товстої кишки, ще до того як він з’явиться. [1]“NIH «Colonoscopy»“
Так, сама думка про процедуру може лякати. Але більшість страхів – це міфи.
Сучасна ендоскопія – комфортна, безпечна й часто проводиться під седацією (легким медикаментозним сном). А правильна підготовка робить її швидкою та максимально інформативною.
ЩО ТАКЕ КОЛОНОСКОПІЯ І ЩО ВОНА ПОКАЗУЄ
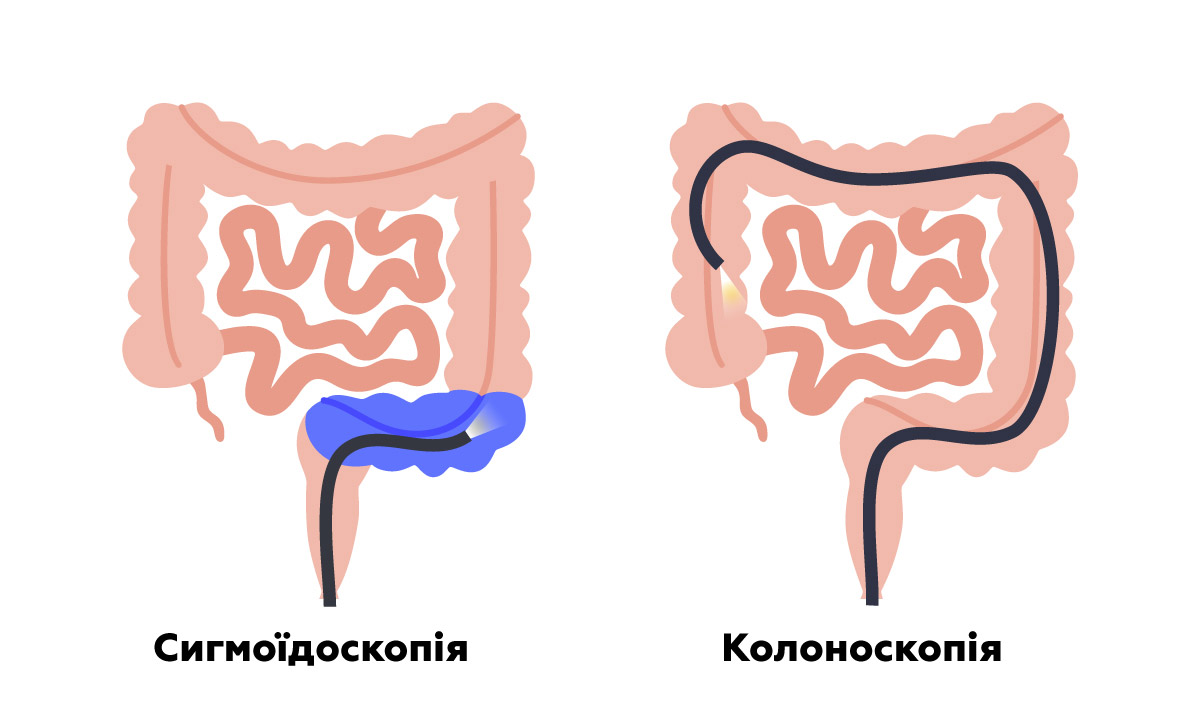
Колоноскопія – це ендоскопічне обстеження товстої кишки, під час якого лікар оглядає:
- ректум (пряму кишку);
- сигмоподібну кишку (сигму);
- усі інші відділи товстої кишки аж до сліпої кишки.
Для цього використовують тонку гнучку трубку з камерою, що передає зображення на монітор у режимі реального часу. Лікар оцінює стан слизової, шукає ознаки запалення, поліпи, джерела кровотечі або інші зміни, що можуть пояснювати біль, діарею, закрепи чи інші симптоми.
КОЛИ ЛІКАР МОЖЕ ПОРЕКОМЕНДУВАТИ КОЛОНОСКОПІЮ
Колоноскопію призначають не лише тоді, коли є очевидні симптоми, а й у випадках, коли потрібна точна діагностика або виключення серйозних станів. Найчастіше лікар направляє на дослідження, якщо є:
- кров у калі, сліди крові на туалетному папері або чорний «дьогтьовий» стілець;
- зміни ритму чи характеру випорожнень: тривала діарея, закрепи, чергування цих станів, зміна форми калу;
- біль у животі – особливо той, який триває довго, повторюється або має незрозумілий характер;
- невмотивована втрата ваги;
- підозра на запальні захворювання кишківника (хвороба Крона, виразковий коліт): для підтвердження діагнозу та оцінки тяжкості процесу;
- тривала діарея невідомого походження, коли аналізи не дають відповіді;
- позитивний аналіз калу на приховану кров або залізодефіцитна анемія, яку не можна пояснити іншими причинами;
- підозра на поліп чи інше органічне утворення після УЗД, КТ або рентгенологічного дослідження;
- контроль після видалення поліпів чи перенесених захворювань товстої кишки.
Скринінг проводять і людям без будь-яких симптомів, адже саме так можна виявити рак товстої і прямої кишки (колоректальний рак) на ранній стадії – коли лікування найбільш ефективне. Якщо в тебе немає хронічних захворювань або додаткових факторів ризику, лікар рекомендуватиме розпочати регулярний скринінг після 50 років. [2]“U.S. Preventive Services Task Force «Colorectal Cancer: Screening»“
ТИПИ КОЛОНОСКОПІЇ
Існує два основних варіанти:
- Оптична (класична) колоноскопія. Це стандартний метод: ендоскоп вводять через ректум у товсту кишку. Саме цей варіант дозволяє не лише оглядати кишку, а й відразу видаляти поліпи, зупиняти кровотечу чи брати біопсію. Це робить колоноскопію унікальною процедурою, яка поєднує діагностику та лікування. [3]“Clinical Endoscopy «Can Computed Tomography Colonography Replace Optical Colonoscopy in Detecting Colorectal Lesions?: State of the Art»“
- Віртуальна колоноскопія (КТ-колонографія). Кишку оглядають за допомогою КТ. Це менш інвазивний метод, але він не дає змоги одразу видалити поліпи чи взяти біопсію – у разі знахідок усе одно буде потрібно робити традиційну колоноскопію.
ЩО ПОКАЗУЄ КОЛОНОСКОПІЯ
Колоноскопія – дозволяє гастроентерологу оцінити слизову в режимі реального часу та виявити найменші зміни, які неможливо побачити без ендоскопічного обладнання: [4]“МОЗ України «Настанова 00189. Колоноскопія та сигмоскопія»“
- поліпи – доброякісні вирости слизової, які самі по собі не є раком. Більшість із них такими ніколи й не стануть. Але певні типи поліпів можуть з часом зазнавати змін, тому лікарі їх видаляють, щоб запобігти можливому переродженню;
- запальні зміни: коліт, проктит, хвороба Крона, виразковий коліт;
- виразки;
- дивертикули – випинання стінки товстої кишки, які виглядають як мішечки або грижі;
- джерело болю, діареї або закрепів;
- приховану або явну кровотечу;
- пухлини на ранніх стадіях, коли вони ще не викликають симптомів;
- наявність подразненої або запаленої тканини – ознаку інфекцій чи захворювань кишечника.
КОЛОНОСКОПІЯ ЯК СКРИНІНГ КОЛОРЕКТАЛЬНОГО РАКУ
Колоректальний рак – одна з тих хвороб, які довго не дають про себе знати. На ранніх стадіях він зазвичай безсимптомний: немає болю, немає зміни стулу, немає крові – нічого, що могло б насторожити людину. Через це у значної частини пацієнтів пухлину виявляють вже тоді, коли вона починає давати перші ускладнення. [5]“NIH «Colorectal Cancer Prevention (PDQ®)–Patient Version»“
У переважній більшості випадків – приблизно 90% – рак товстої та прямої кишки починається з поліпів – маленьких доброякісних утворень, які роками ростуть непомітно й з часом можуть перероджуватися. Людина не може відчути поліп. Не існує аналізу крові, який би точно вказав на його наявність. Єдиний спосіб побачити його – це ендоскопічний огляд.
Іноді колоноскопію призначають раніше 45 років або частіше, ніж іншим людям. Так буває, коли ризик розвитку колоректального раку вищий через певні медичні або спадкові фактори. У групу підвищеного ризику входять ті, хто: [6]“The American Cancer Society «American Cancer Society Guideline for Colorectal Cancer Screening»”
- має сімейну або особисту історію колоректального раку;
- мав поліпи у минулому;
- хворіє на виразковий коліт або хворобу Крона (хронічне запалення підвищує ризики);
- має генетичні синдроми (наприклад, синдром Лінча);
- має історію раку яєчників;
- має ожиріння, палить або регулярно вживає алкоголь.
ПІДГОТОВКА ДО КОЛОНОСКОПІЇ: ДІЄТА, ЛІКИ, ПРОНОСНИЙ РОЗЧИН ТА ОБМЕЖЕННЯ
Правильна підготовка визначає якість обстеження. Що чистіша кишка, то краще лікар бачить слизову, може виявити дрібні поліпи, запалення чи джерело кровотечі. Якісна підготовка напряму впливає на точність результату. Якщо всередині залишаються калові маси, лікар може просто не побачити поліпи, виразки чи інші важливі зміни – тоді процедуру доведеться повторювати. [7]“ASGE «Colonoscopy»“

1. ДІЄТА ЗА 2-3 ДНІ ДО КОЛОНОСКОПІЇ (БЕЗШЛАКОВА ДІЄТА)
Мета – мінімізувати клітковину та продукти, які залишають «сліди» в кишці й заважають огляду. Чим чистіша кишка – тим точніший результат.
Можна їсти:
- яйця;
- відварну або запечену рибу, курку, індичку;
- картоплю, гречку, білий рис;
- білі сухарики, тости;
- нежирні прозорі бульйони;
- йогурт або кефір без добавок;
- прозорі напої (чай, вода, компот без ягід).
Не можна їсти:
- овочі зі шкіркою (огірки, помідори);
- капусту;
- ягоди, виноград, фініки, чорнослив, курагу;
- горіхи, насіння, лляне насіння, мак, кунжут;
- чорний хліб, хліб з висівками;
- червоне м’ясо;
- бобові;
- випічку з зернами, мюслі, продукти з кісточками.
У багатьох клініках перед колоноскопією застосовують дієту з низьким вмістом клітковини протягом 2-3 днів, а якщо є ризик поганої підготовки – продовжують до 3 днів. За день до обстеження останній легкий прийом їжі – орієнтовно до 13:00.

2. ПРОНОСНИЙ ПРЕПАРАТ: ЕТАП ЧИСТКИ КИШЕЧНИКА
Це ключовий етап підготовки. Для очищення кишечника використовують спеціальні проносні розчини – їхній тип, об’єм і схему прийому підбирає лікар індивідуально.
Препарат зазвичай п’ють напередодні ввечері та, за окремою схемою, додатково вранці. Це забезпечує повну чистку кишківника, без якої лікар не зможе якісно оглянути слизову. [8]“NIH «Colonoscopy»“
Як проходить чистка:
- Препарат п’ють увечері напередодні і часто додатково вранці в день процедури (залежно від схеми).
- Напій має солонуватий смак – краще охолодити та пити маленькими порціями.
- Починається активна діарея – це нормально. Потрібно бути поруч з туалетом.
- Дуже важливо випити весь об’єм, інакше лікар може не побачити слизову.
- Під час підготовки можуть виникати різні відчуття, але якщо ти відчуваєш запаморочення, сильну нудоту, не можеш допити розчин або тобі стає реально недобре, – не муч себе, звернися до лікаря за порадою. [9]“The American Journal of Gastroenterology «Comparing the Real-World Effectiveness of Competing Colonoscopy Preparations: Results of a Prospective Trial»“
Можливі симптоми:
- часті рідкі випорожнення (так має бути);
- легкі спазми в животі;
- відчуття слабкості через втрату рідини;
- нудота або важкість від великого об’єму розчину.
Такі симптоми зустрічаються часто й зазвичай минають самі, але завершити підготовку важливо. Якщо не виходить – лікар підбере інший препарат, змінить схему або порадить протиблювотні засоби.
3. ЛІКИ, ПРО ЯКІ ТРЕБА ПОВІДОМИТИ ЛІКАРЯ
Будь-які зміни в прийомі медикаментів можна робити тільки після консультації з лікарем.
Ліки, які можуть впливати на підготовку до колоноскопії:
- інсулін та інші препарати для діабету;
- препарати для схуднення (GLP-1 агоністи);
- аспірин;
- НПЗЗ (нестероїдні протизапальні засоби): ібупрофен, напроксен тощо;
- антикоагулянти та антиагреганти (Варфарин, Ксарелто тощо);
- рослинні добавки та вітаміни (їх не приймають вранці перед процедурою).
Також важливо повідомити:
- якщо маєш алергії на анестезію чи седацію;
- хронічні захворювання серця, легень, нирок.

ПОРАДИ, ЯКІ ДОПОМОЖУТЬ ЛЕГШЕ ПЕРЕЖИТИ ПІДГОТОВКУ ДО КОЛОНОСКОПІЇ
Так, підготовка – це не сама приємна частина колоноскопії. Але хороша новина: вона тимчасова, і є способи зробити її набагато м’якшою й комфортнішою.
1. Полегшуємо смак проносного розчину. Проносні препарати мають специфічний смак. Є кілька способів його послабити:
- Охолоди розчин. Це послабить смак і запах.
- Пий через трубочку, спрямовуючи її ближче до задньої частини язика – так рецептори менше реагують.
- Запивай ковтком чистої води або дозволеного прозорого напою (яблучний сік без м’якоті, прозорий бульйон).
- Не нюхай – накрий стакан серветкою або пий з закритим носом. Це зменшує відразу.
2. П’ємо достатньо рідини. Проносний препарат очищає кишечник за рахунок рідини, тому зневоднення – найпоширеніша причина поганого самопочуття. Щоб зменшити слабкість, запаморочення та головний біль:
- Пий воду (прозорі бульйони, ізотоніки, яблучний або виноградний сік без м’якоті) регулярно, маленькими ковтками.
- Уникай газованих напоїв і червоних або фіолетових рідин.
3. Подбай про комфорт. Це реально важливо. Бо так ти можеш знизити стрес.
- за рекомендацією лікаря можеш додати симетикон (від здуття) і лактулозу (м’який проносний ефект);
- поклади поруч із собою книгу, телефон, планшет – сидіти в туалеті доведеться часто;
- візьми вологі серветки та крем від подразнення;
- користуйся водою замість сухого туалетного паперу;
- поклади поруч легкий, теплий плед чи ковдру – тіло може мерзнути;
- тримай зарядку для телефона поблизу;
- надягни зручний одяг для дому.
4. Не плануй ніяких справ. Підготовка – це повноцінний процес. Найкраще:
- відкласти роботу;
- скасувати поїздки;
- бути вдома поруч із туалетом;
- дати собі право нічого не робити.
Твоя задача – лише пройти цей день. І він мине швидше, ніж здається.
5. Психологічний фокус. Важливий елемент і він допомагає.
- Думай не про те, як «неприємно зараз», а про те, що саме ця процедура може покращити тобі життя в майбутньому.
- Ти робиш правильну, зрілу дію. Кожен ковток – це крок до того, щоб не пропустити важливе, що ти дбаєш про себе.
Людина, тримаючи у фокусі саме результат, може перенести підготовку до будь-якої процедури вдвічі легше.
ПІД ЧАС ПРОЦЕДУРИ
Оптична колоноскопія. Під час оптичної колоноскопії гастроентеролог вводить у пряму кишку тонку гнучку трубку з маленькою камерою на кінці. Через цю трубку в кишківник може подаватися повітря, щоб трохи розправити стінки – так лікар краще бачить слизову.
Камера передає зображення у режимі реального часу на екран, і лікар уважно оглядає всі відділи товстої кишки. Коли ендоскоп досягає сліпої кишки, лікар повільно відтягує його назад, повторно оглядаючи кожну ділянку.
Якщо під час огляду виявляють: поліпи, утворення, ділянки запалення або підозрілу тканину – лікар може одразу видалити їх або взяти біопсію для аналізу.
Якщо є джерело кровотечі, його можуть зупинити прямо під час процедури – наприклад, за допомогою ін’єкції або коагуляції (обробки теплом).
Якщо обрати седацію або анестезію, процедура проходить без болю, а пацієнт зазвичай не пам’ятає процесу. Водночас колоноскопію можна проводити й без медикаментозного сну – це залежить від індивідуальних потреб і комфорту людини.
Віртуальна колоноскопія (КТ-колонографія). Під час віртуальної колоноскопії в пряму кишку вводиться маленька трубка, через яку подають повітря, щоб розправити стінки кишківника – так зображення виходять чіткішими.
Далі пацієнта просять лягти на спину, і стіл з ним переміщують у КТ-сканер. Після першого скану потрібно повернутися на живіт або на бік – проводиться другий скан.
Під час такої процедури пацієнт притомний, може спілкуватися. Можливий легкий дискомфорт від повітря, але болю бути не повинно. [10]“NIH «Virtual Colonoscopy»“
ПІСЛЯ ПРОЦЕДУРИ
Після завершення оптичної колоноскопії медичний персонал спостерігатиме за тобою 1-2 години, поки дія анестезії або седації повністю не мине (якщо вона застосовувалась). Протягом деякого часу можливі легкі спазми або відчуття, «що живіт крутить» – це нормальна реакція кишківника на процедуру та повітря, яке використовували під час огляду.
Після цього тебе відпускають додому з тим, хто має тебе забрати (самостійно керувати автомобілем у цей день не можна). Тобі дадуть короткі рекомендації як доглядати за собою до повного відновлення.
Після віртуальної колоноскопії (КТ-колонографії) ти можеш відчувати тимчасове здуття або легкі спазми – це пройде протягом кількох годин. До звичайної активності, роботи та повсякденних справ можна повертатися одразу.
ФАКТОРИ, ЯКІ ВПЛИВАЮТЬ НА ЧАСТОТУ КОЛОНОСКОПІЇ
Колоноскопія – ключовий інструмент профілактики, оскільки колоректальний рак є третьою за частотою причиною смерті від онкології серед дорослих у світі. [11]“MDPI «A Review of Colonoscopy in Intestinal Diseases»“
Як часто потрібно проходити обстеження, залежить від кількох факторів:
- 1. Вік. Найчастіше рак товстої кишки діагностують у людей 65-74 років. Близько 10 % нових випадків виявляють у людей молодше 50 років – і цей показник зростає. [12]“CDC «Screening for Colorectal Cancer»“ Тому для людей із середнім ризиком рекомендовано починати скринінг із 45 років і повторювати колоноскопію кожні 10 років. Після 75 років рішення ухвалюється індивідуально гастроентерологом.
- 2. Медичний анамнез. Частіше потрібно обстежуватися, якщо маєш: історію колоректального раку; рак яєчників; хронічні запальні захворювання кишківника (хвороба Крона, виразковий коліт); синдром Лінча або інші генетичні ризики.
- 3. Сімейна історія раку. Якщо у близького родича був колоректальний рак, лікар може запропонувати інший графік – раніше і частіше, ніж стандартні рекомендації.
- 4. Попередні результати колоноскопії. Якщо під час минулих обстежень виявляли: поліпи; аденоми; або були інші відхилення. Лікар призначає інтервал у 3-5 років або індивідуально частіше.
- 5. Інші захворювання травної системи. Колоноскопія також використовується для діагностики та контролю інших станів. Якщо з’являються нові симптоми (біль, кров у калі, зміни випорожнень), частота може збільшуватися.
РИЗИКИ ТА ЗАСТЕРЕЖЕННЯ
Колоноскопія – безпечна та життєво важлива процедура. За даними досліджень, серйозні ускладнення трапляються лише у 3-15 випадках на 10 000 процедур – тобто надзвичайно рідко. Хоча ризики існують, більшість з них передбачувані та контрольовані: [13]“American Medical Association «Screening for Colorectal Cancer. Updated Evidence Report and Systematic Review for the US Preventive Services Task Force»“
- Кровотеча, біль або здуття живота. Невелика кровотеча можлива після видалення поліпів і зазвичай зупиняється самостійно. Дискомфорт і здуття – це нормальна реакція протягом кількох днів.
- Реакції на анестезію або седативні препарати. Дуже рідко можуть виникати серцево-судинні або дихальні ускладнення. Тому анестезію проводять під контролем лікаря-анестезіолога.
- Перфорація кишечника (надзвичайно рідко). Це прокол або розрив стінки товстої кишки. Трапляється приблизно у 1 випадку на 1000 колоноскопій. Може виникнути під час видалення великих поліпів або у пацієнтів зі слабкою стінкою кишки.
Ризики віртуальної (КТ) колоноскопії. Процедура супроводжується невеликою дозою радіації. Потенційний ризик дуже низький, але науковці продовжують досліджувати його співвідношення з користю.
КОЛИ ПОТРІБНО НЕГАЙНО ЗВЕРНУТИСЯ ДО ЛІКАРЯ ПІСЛЯ КОЛОНОСКОПІЇ
Якщо після колоноскопії у тебе зберігаються будь-які з наведених нижче симптомів, це привід не зволікати. Негайно звернися по медичну допомогу, якщо з’явилися:
- сильний, наростаючий біль у животі;
- кров у випорожненнях або тривала кровотеча з ануса;
- запаморочення, слабкість, втрата свідомості;
- температура або озноб.
РЕЗУЛЬТАТИ КОЛОНОСКОПІЇ: ЯК ЇХ ЧИТАТИ І ЩО РОБИТИ ДАЛІ
У ньому зазвичай є фото слизової, детальний опис усіх відділів кишки, інформація про поліпи, запалення чи інші зміни. Якщо під час процедури лікар взяв біопсію, її результат буде готовий окремо – зазвичай через 5-10 днів.
Важливо: інтерпретацію протоколу завжди робить лікар – гастроентеролог або колопроктолог. Він пояснить, що саме означає кожен термін, чи потрібно лікування, спостереження або контроль через певний час.
Далі можуть бути такі результати:
- Норма. Слизова чиста, рівномірна, патологій не виявлено. Це ідеальний результат. Жодних ознак запалення, поліпів, виразок чи інших змін. Лікар може рекомендувати лише дату наступного профілактичного скринінгу (зазвичай через 10 років, якщо немає факторів ризику).
- Поліпи. У протоколі можуть вказати: кількість поліпів (одиничні / множинні), розмір (до 5 мм, 6-9 мм, більше 10 мм), тип видалення, чи взяли біопсію. Більшість поліпів – доброякісні аденоми. Але саме з них іноді починається рак, тому їх видаляють одразу. Результат біопсії визначає, чи потрібно подальше спостереження (частіше робити скринінг, наприклад кожні 3-5 років).
- Ознаки запалення (коліт, проктит, ілеїт). Почервоніння, набряк слизової, ерозії, виразки. Запалення може бути наслідком інфекції, ішемії, хвороби Крона або виразкового коліту. Лікар призначить лікування, дієту та визначить, коли робити контроль.
- Дивертикульоз. Це невеликі «кишеньки» в стінці кишки. У висновку можуть бути позначені як: дивертикули сигми, множинні дивертикули. Сам дивертикульоз – не небезпечний, але потребує: дієти з великою кількістю клітковини, питного режиму, інколи пробіотиків.
- Прихована або активна кровотеча. Якщо лікар під час огляду бачить: судини, що просочуються, або залишки крові чи виразку, що кровоточить, він може одразу провести зупинку кровотечі – медикаментозно або коагуляцією.
- Пухлини чи підозрілі новоутворення. Це завжди супроводжується: біопсією, описом локалізації, рекомендацією звернутися до спеціалізованого онколога. У такому випадку, біопсія – єдиний спосіб підтвердити або виключити рак.
ПИТАННЯ – ВІДПОВІДІ (FAQ)
Скільки триває колоноскопія?
Тривалість процедури залежить від анатомії пацієнта, якості підготовки та того, чи потрібно видаляти поліпи або брати біопсію. У середньому це 20-40 хвилин.
Чи обов’язкова седація під час колоноскопії?
Ні, седація не є обов’язковою. Це інструмент для комфорту, а не вимога процедури. У більшості випадків колоноскопію можна провести без седації, особливо якщо людина добре переносить медичні маніпуляції, має достатній больовий поріг або вже проходила подібні обстеження. Седація або медикаментозний сон рекомендована тоді, коли:
- пацієнт дуже тривожиться або панікує під час процедур;
- є підвищена чутливість кишківника;
- планується видалення великих поліпів;
- попередній досвід колоноскопії був неприємним;
- лікар очікує технічно складний огляд (наприклад, звивиста анатомія кишки, рубці після операцій).
Седація не впливає на результат процедури, лише на комфорт. Можна попросити мінімальне знеболення без глибокого медикаментозного сну. Можна повністю відмовитися – рішення ухвалюєш ти після консультації з лікарем.
Важливо: якщо обираєш седацію, після неї потрібен супровід додому; якщо проходиш без неї – можеш повертатися до звичайної активності швидше.
Чи справді наркоз знімає біль? Наскільки це надійно?
Так, під час самої процедури ти болю не відчуваєш. Але є ще підготовка (з проносним) і кілька годин після процедури – під час яких можуть бути спазми, здуття або дискомфорт.
Як перестати хвилюватися та довіритися лікарю?
Хвилюватися перед колоноскопією – абсолютно нормально. Це інтимне, незвичне дослідження, і тривога сама собою не означає, що щось не так із тобою. Ось що може допомогти тобі заспокоїтися:
- Перевір лікаря та клініку. Подивися сайт, перелік послуг, досвід спеціаліста, відгуки. Коли є прозора інформація – довіра з’являється сама собою.
- Запитай про все, що тебе турбує на консультації. Про дієту, чистку, седацію, ризики, знеболення. Лікар пояснить все, щоб зменшити твоє хвилювання.
- Пам’ятай, що колоноскопія – це профілактика. Вона дозволяє виявити ранні зміни, вилучити поліпи й буквально запобігти раку, який розвивається роками без симптомів.
Чи можна замінити колоноскопію іншим дослідженням?
Коротка відповідь: частково – так, повністю – ні. Є альтернативні методи, але вони не дають такого об’єму інформації й не дозволяють одразу лікувати (видаляти поліпи чи зупиняти кровотечу):
- КТ-колонографія (віртуальна колоноскопія). Це метод, який роблять на комп’ютерному томографі. Він підходить, коли колоноскопію провести неможливо або є тимчасові протипоказання.
- Аналіз калу на приховану кров (FOBT, FIT). Добрий варіант для первинного скринінгу, особливо у молодих пацієнтів. Але, якщо тест позитивний – наступний крок завжди колоноскопія і аналіз не виявляє поліпи напряму.
- УЗД та МРТ кишківника. Корисні при хворобі Крона, фістулах, запальних процесах. Але не підходять для повноцінного скринінгу раку.
Альтернативи існують, але жоден метод не здатен замінити колоноскопію повністю.
Це єдине дослідження, яке одночасно: оглядає кишку наживо, дозволяє виявити навіть маленькі поліпи, може одразу їх видалити, забирає матеріал на біопсію, зупиняє кровотечу. Саме тому колоноскопія залишається золотим стандартом діагностики і скринінгу.