Свята – це завжди яскраві емоції, подарунки, світло свічок і… пишні застілля. День святого Миколая, Новий рік, Різдво, Водохреще – що їх об’єднує? Звичайно, не лише зимова погода. Багато хто асоціює свята з жирною їжею та алкогольними напоями, і алкоголь нерідко стає головним на святковому столі.
В цей час ми не замислюємось, що надмірна їжа та алкоголь можуть негативно впливати на підшлункову залозу, викликаючи панкреатит. Що це за хвороба, які її симптоми та як себе від неї уберегти.
ЩО ТАКЕ ПАНКРЕАТИТ?
Панкреатит – це запалення підшлункової залози. Стан може бути гострим, коли симптоми з’являються раптово та зазвичай проходять протягом близько тижня, або хронічним, коли хвороба прогресує з часом і потребує тривалого контролю. Панкреатит може призводити до серйозних ускладнень і становити загрозу для життя. Тому своєчасна діагностика та лікування, іноді включно з хірургічним втручанням, надзвичайно важливі. [1]“Pancreas journal of neuroendocrine tumors and pancreatic diseases and sciences «Acute Pancreatitis—Progress and Challenges. A Report on an International Symposium»“
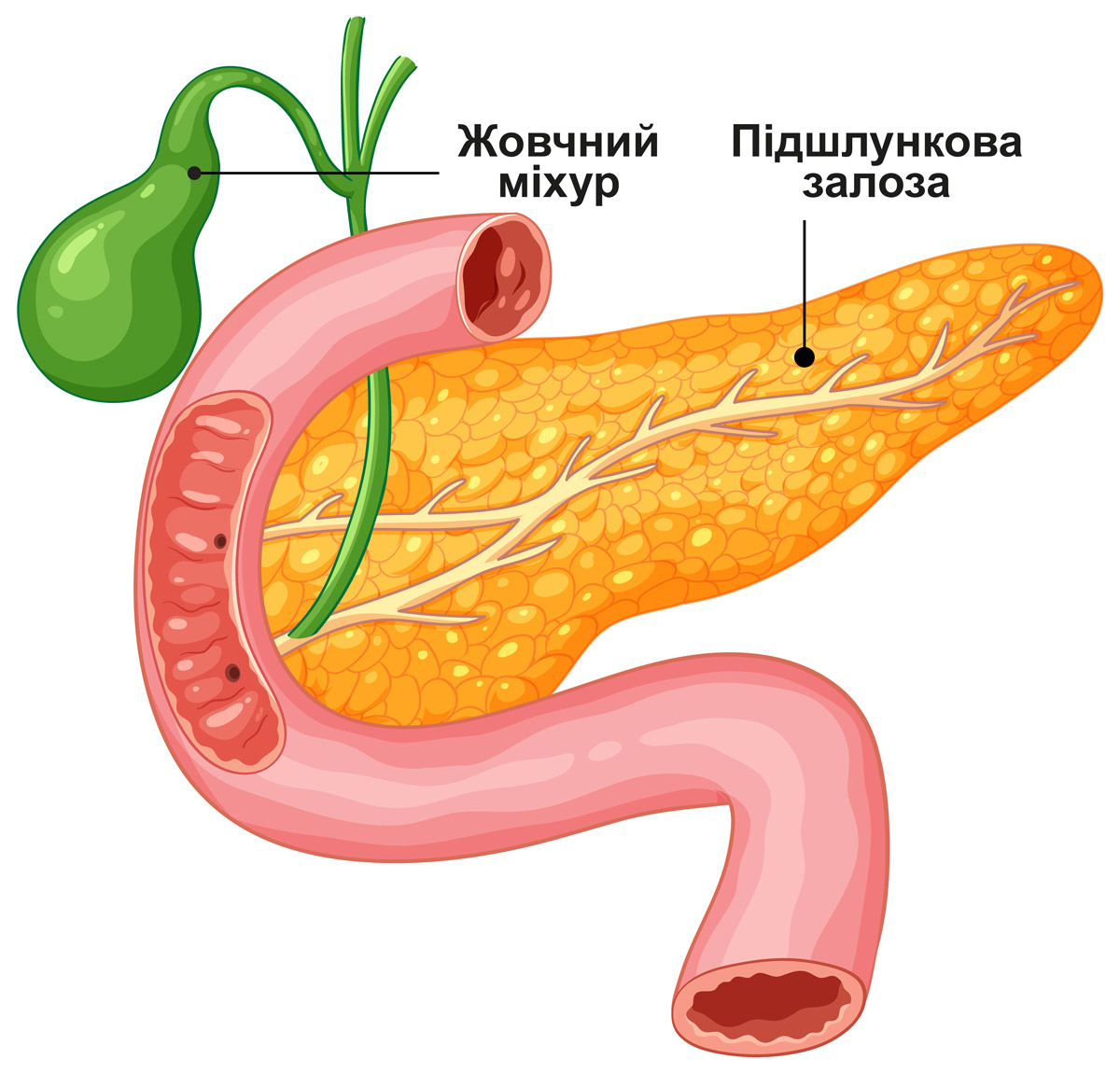
РОЛЬ ПІДШЛУНКОВОЇ ЗАЛОЗИ
Підшлункова залоза розташована позаду шлунку, тісно прилягає до дванадцятипалої кишки та найтонша її частина доходить до селезінки.
Підшлункова залоза виділяє потужні травні ферменти, які через протоку потрапляють у тонкий кишківник, а далі у дванадцятипалу кишку. Ці ферменти допомагають перетравлювати жири, білки та вуглеводи.
Крім того, підшлункова залоза виробляє інсулін та глюкагон – гормони, які потрапляють у кров і відіграють важливу роль у метаболізмі цукру.
Панкреатит розвивається, коли травні ферменти активуються ще всередині підшлункової залози та починають атакувати сам орган, спричиняючи запалення і, за відсутності лікування, поступове ушкодження тканин.
СИМПТОМИ ГОСТРОГО ПАНКРЕАТИТУ ТА ЙОГО НЕБЕЗПЕКА
Гострий панкреатит – це стан, коли підшлункова залоза буквально починає «перетравлювати сама себе». Тканини органу руйнуються, і приєднується інфекція, що значно ускладнює ситуацію.

СИМПТОМИ ГОСТРОГО ТА ХРОНІЧНОГО ПАНКРЕАТИТУ
| Симптом / ознака | Гострий панкреатит | Хронічний панкреатит |
| Біль у животі | Різкий, оперізуючий, нападоподібний; посилюється після їди | Тривалий або періодичний, часто в лівому підребер’ї або оперізуючий; посилюється при нахилі або лежанні |
| Блювання | Часте, не приносить полегшення | Може бути епізодичне; зазвичай після стає легше |
| Нудота | Інтенсивна | Помірна або відсутня |
| Пронос / зміни стільця | Може бути діарея, здуття живота | Кашоподібний кал, частки неперетравленої їжі, жирний кал або, навпаки, закреп |
| Слабкість, запаморочення | Виражені | Легкі або періодичні |
| Підвищення ферментів у крові | Амілаза, ліпаза, трипсин різко підвищені | Можуть бути помірно підвищені або мати нормальні показники |
| Ризик ускладнень | Високий, включно з некрозом та інфекцією | Повільний розвиток ускладнень, поступова атрофія тканин |
| Потреба госпіталізації | Часто обов’язкова | Залежить від стану загострення |
Важливо! За появи симптомів гострого панкреатиту негайно викликай швидку допомогу. Госпіталізація може бути життєво необхідна.
ПРИЧИНИ ГОСТРОГО ПАНКРЕАТИТУ
Гострий панкреатит найчастіше спричиняють наступні фактори:
- наявність каменів в жовчному міхурі;
- хронічне вживання алкоголю.
Ризик розвитку панкреатиту через камені зростає з віком і вищий у жінок, ніж у чоловіків. [2]“Gastroenterology journal «The Epidemiology of Pancreatitis and Pancreatic Cancer»“
Інші можливі причини прояву гострого панкреатиту:
- травми живота;
- операції на черевній порожнині;
- гіпертригліцеридемія (високий рівень тригліцеридів у крові);
- вірусні інфекції, наприклад, свинка;
- бактеріальні інфекції, наприклад, сальмонельоз;
- судинні порушення, як-от васкуліт (запалення судин);
- гіперкальціємія (підвищений рівень кальцію в крові);
- вроджені аномалії підшлункової залози або кишківника;
- висока вразливість до сільськогосподарських хімікатів, наприклад, органофосфатних інсектицидів; [3]“Journal of Intensive Care «Much caution does no harm! Organophosphate poisoning often causes pancreatitis»“
- аутоімунні захворювання, як-от запальні хвороби кишківника, целіакія.
Підвищує ризик гострого панкреатиту також:
- куріння;
- ожиріння;
- неконтрольований цукровий діабет.
Наявність цукрового діабету 2-го типу підвищує ризик розвитку тяжкого перебігу панкреатиту. [4]“Clinical Gastroenterology «Diabetes Mellitus is Associated With Mortality in Acute Pancreatitis»“
Щороку в Україні реєструється приблизно 5 випадків гострого панкреатиту на 10 000 населення, що становить близько 21 000 нових випадків. Хвороба займає третє місце серед гострих хірургічних захворювань органів черевної порожнини. При цьому загальна летальність через гостру форму панкреатиту становить близько 5%, а за некротичної – може сягати 20-40 %, а 65% пацієнтів, що вижили, можуть стати інвалідами. [5]“Харківський національний медичний університет «Хронічні панкреатити»“
СИМПТОМИ ХРОНІЧНОГО ПАНКРЕАТИТУ ТА ЙОГО ПЕРЕБІГ
Хронічний панкреатит розвивається повільно, але підступно. Іноді йому достатньо лише одного гострого нападу, щоб запустити процес пошкодження тканин підшлункової залози. Якщо запалення триває або протоки залишаються заблокованими, тканини поступово атрофуються, і залоза починає виробляти менше ферментів і гормонів. З часом це порушує здатність організму перетравлювати їжу та підтримувати нормальний рівень цукру в крові.
Основними причинами хронічного панкреатиту є тривале надмірне вживання алкоголю, блокування жовчних чи панкреатичних проток, генетичні мутації (зокрема за муковісцидозу), автоімунні порушення, а також спадкові форми хвороби, пов’язані з аномаліями ферментів.
Це призводить до:
- порушення травлення,
- зменшення кількості ферментів: трипсину (розщеплює білки на амінокислоти), амілази (розщеплює вуглеводи), ліпази (розщеплює жири на жирні кислоти),
- зменшення вироблення інсуліну, що може викликати цукровий діабет.
Симптоми хронічного панкреатиту:
- регулярний біль у лівому підребер’ї або оперізуючий біль, що посилюється при нахилі або лежанні на спині;
- пронос із неперетравленими залишками їжі;
- втрата апетиту та швидке схуднення без видимої причини;
- здуття, слабкість, нудота.
Щоденне вживання 60-80 мл алкоголю протягом 10-15 років майже гарантовано спричиняє хронічний панкреатит. Куріння та спадковість збільшують ризик.
ІНШІ ФОРМИ ПАНКРЕАТИТУ
Автоімунний панкреатит – рідкісна форма, пов’язана з імунною атакою на підшлункову залозу. Часто супроводжується болем у верхній частині живота та порушенням травлення.
Алкогольний панкреатит. Про нього свідчить сильний біль після вживання алкоголю, нудота, блювання.
Біліарний панкреатит часто поєднується з жовтяницею та диспептичними симптомами. Біль виникає через жовчні камені або порушення відтоку жовчі.
ВИСНОВКИ ДОСЛІДЖЕННЯ АЛКОГОЛЬНОГО ПАНКРЕАТИТУ
За даними багаторічного епідеміологічного дослідження, алкоголь є провідною причиною хронічного панкреатиту. Половина всіх проаналізованих випадків хронічного панкреатиту (51%) пов’язувалась саме з тривалим вживанням алкоголю.[6]“PabMed «Incidence, prevalence, and survival of chronic pancreatitis: a population-based study»“
Серед ключових результатів:
- Середній вік діагнозу: 58 років
- Стать: частіше хворіли чоловіки (56%), ніж жінки
- Поширеність алкогольного панкреатиту: 51% випадків
- Зростання захворюваності: за останні десятиліття частота хронічного панкреатиту зросла з 2,94 до 4,35 випадків на 100 000 людей на рік. Головною причиною цього стало збільшення кількості пацієнтів з алкогольним панкреатитом
- Поширеність (превалентність): 41,76 випадків на 100 000 населення
- Виживаність: пацієнти з хронічним панкреатитом живуть значно менше, ніж їхні однолітки без цього захворювання (різниця статистично значуща, p<0.001)
Тривале та регулярне вживання алкоголю суттєво підвищує ризик розвитку хронічного панкреатиту та знижує тривалість життя. Алкогольний панкреатит часто діагностують у чоловіків працездатного віку, а його поширеність зростає. Захворювання має прогресуючий перебіг і призводить до незворотного пошкодження підшлункової залози.
ДІАГНОСТИКА ПАНКРЕАТИТУ
Для виявлення проблем з підшлунковою залозою використовують:
- лабораторні аналізи крові для перевірки рівня ферментів підшлункової залози: амілаза, ліпаза, трипсин;
- ультразвукове дослідження;
- КТ або МРТ органів черевної порожнини.
Своєчасна діагностика панкреатиту дозволяє запобігти ускладненням та підібрати правильне лікування.
ЯКЩО НЕ ВДАЛОСЯ УНИКНУТИ СВЯТКОВИХ ПЕРЕЇДАНЬ
З’явилися тривожні симптоми: нудота, блювання, діарея, біль у животі, обов’язково звернись до лікаря-гастроентеролога! Симптоми панкреатиту схожі на інші хвороби травного тракту, тому дуже важлива своєчасна діагностика та правильне лікування. Зволікання з медичною допомогою та самолікування можуть бути небезпечними!
З’ясувати причину поганого самопочуття допоможе лабораторне обстеження підшлункової залози. Сучасні методи дозволяють виявити запалення органу на ранніх стадіях і вчасно вжити заходів для запобігання ускладненням.
ВИСНОВОК
Підшлункова залоза – незамінний орган, що регулює обмін речовин та перетравлення їжі. Святкові застілля не повинні ставати ризиком для здоров’я. Слідкуй за харчуванням, обмежуй алкоголь і за перших ознак проблеми звернись до лікаря – оперативна діагностика та лікування врятують твоє здоров’я.