Отже, почнемо з ключового: дисплазія шийки матки – це НЕ рак. Це зміни клітин епітелію (захищає зовнішню поверхню шийки матки), які найчастіше виникають під впливом вірусу папіломи людини (ВПЛ) і можуть або зникнути самі, або прогресувати – залежно від ступеня, імунітету, віку та інших факторів.
Лікарі називають цю зміну – цервікальна інтраепітеліальна (внутрішньоепітеліальна) неоплазія (cervical intraepithelial neoplasia (СІN)). Якщо коротко та просто: цервікальна дисплазія – це порушення нормального оновлення клітин, а не пухлина, що вже проростає в тканини. Важливо розуміти: дисплазія сама по собі не є раком, але саме з таких клітинних змін у разі відсутності контролю та лікування з часом може розвинутися рак шийки матки.
За даними Всесвітньої організації охорони здоров’я, рак шийки матки (РШМ) є четвертим за поширеністю онкологічним захворюванням серед жінок у світі. У 2023 році було зареєстровано приблизно 660 000 нових випадків. Рак шийки матки частіше вражає жінок у працездатному та репродуктивному віці. За оцінками ВООЗ, приблизно кожна п’ята дитина, яка втратила маму через рак, втратила її саме через РШМ. Та водночас це одне з небагатьох онкологічних захворювань, якому можна ефективно запобігти – завдяки скринінгу, своєчасному виявленню дисплазії та вакцинації проти ВПЛ.
СУЧАСНИЙ ПІДХІД ДО ДИСПЛАЗІЇ ШИЙКИ МАТКИ
Бачення того, що таке дисплазія шийки матки та її терапія, істотно змінилися завдяки новим даним досліджень. Сьогодні доведено, що стратегія лікування залежить не лише від результату цитології, а й від типу ВПЛ, віку пацієнтки, ступеня ураження епітелію та планів щодо народження дітей.
Клінічні рекомендації останніх років відображають кілька важливих фактів:
- Більшість випадків слабко вираженої дисплазії (CIN1) має високий шанс спонтанної регресії протягом 12-24 місяців, що дозволяє застосовувати тактику нагляду, а не негайного хірургічного втручання. [1]“ResearchGate «Management and natural course of CIN 1 and CIN 2 before and after implementation of the revised cervical cancer screening in Germany»“
- Рішення про лікування CIN2 (помірний ступінь) у молодих пацієнток може включати період контрольного спостереження за умови регулярного скринінгу, оскільки частина таких уражень також регресує. [2]“Europe PMC «The Natural History of Cervical Intraepithelial Neoplasia Grades 1, 2, and 3: A Systematic Review and Meta-analysis»“
- Фокус змістився на індивідуалізацію терапії: враховується бажання зберегти фертильність, ризики прогресії, результати ПАП-тесту, кольпоскопії та біопсії. [3]“Obstetrics & Genecology «Predictors for regression and progression of actively surveilled cervical intraepithelial neoplasia grade 2: A prospective cohort study»“
Цей сучасний підхід не означає пасивність – навпаки, він базується на поєднанні доказів природного перебігу CIN та можливостей раннього й точного скринінгу, що дозволяє вибрати оптимальний баланс між безпекою, здоров’ям шийки матки та майбутньою вагітністю.
ЯКА НАЙПОШИРЕНІША ПРИЧИНА ДИСПЛАЗІЇ ШИЙКИ МАТКИ (CIN)?
Найчастіше дисплазія шийки матки спричинена різними варіантами вірусу папіломи людини (ВПЛ), зокрема ВПЛ 16 типу та ВПЛ 18 типу, які інфікують слизову репродуктивного тракту жінки. За даними ВООЗ, саме ці два типи ВПЛ відповідають приблизно за 70 % випадків раку шийки матки та передракових уражень. [4]“WHO «Cervical cancer»“
Деякі фактори можуть підвищувати ймовірність контакту з ВПЛ, але важливо знати: це дуже поширений вірус. Майже всі сексуально активні чоловіки та жінки стикаються з ВПЛ у певний момент свого життя. [5]“CDC «About HPV»“
До додаткових факторів ризику належать:
- вік: близько 50 % інфікувань ВПЛ трапляються у дівчат та жінок 15-25 років; [6]“MedlinePlus «Cervical dysplasia»“
- куріння;
- прийом імуносупресивних препаратів;
- незахищені статеві контакти;
- статеві контакти з багатьма партнерами;
- початок статевого життя до 18 років.
Захистити себе від інфікування ВПЛ допомагає вакцинація.
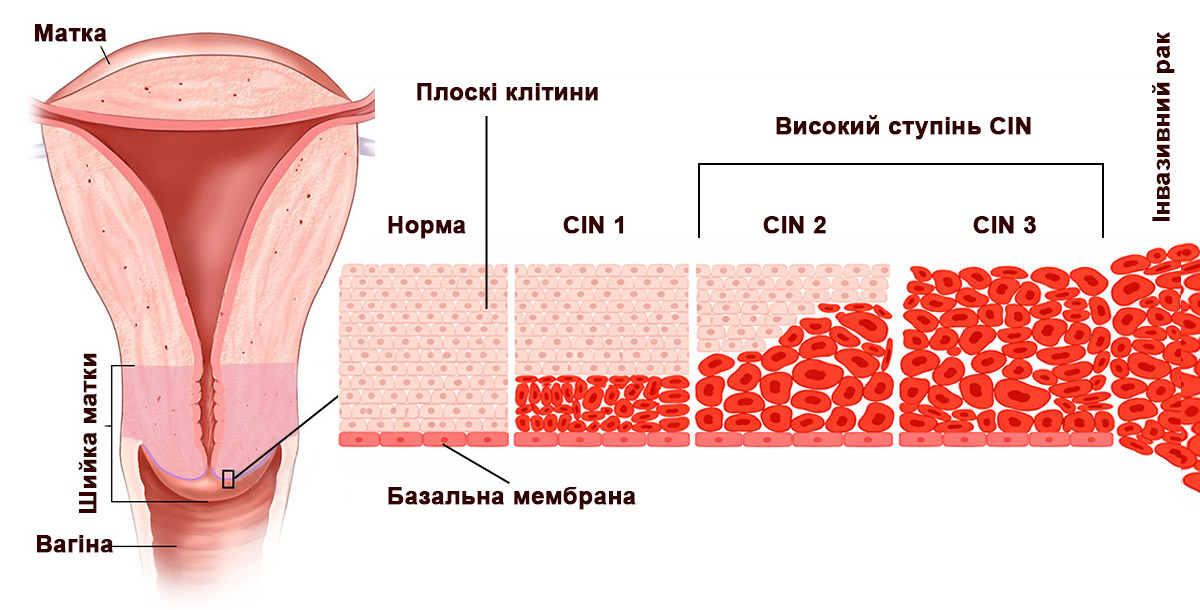
СТУПЕНІ ДИСПЛАЗІЇ ТА ШЛЯХИ РОЗВИТКУ
Щоб лікарі могли об’єктивно оцінювати ризики та обирати відповідну стратегію, використовується міжнародна система градації CIN (Cervical Intraepithelial Neoplasia).
Ця система відображає, наскільки глибоко атипові клітини проникають у шар епітелію. На цьому етапі про діагноз раку не йдеться. Розподіл розвитку хвороби на ступені допомагає визначити – чи достатньо просто спостереження та повторного ПАП-тесту, чи вже варто розглядати лікування, щоб запобігти можливому прогресуванню дисплазії у майбутньому.
Градація CIN включає три основні рівні ураження – від легких змін, які часто регресують самостійно, до тяжких, що потребують активного втручання. Ці ступені ми коротко порівняємо нижче:
| Ступінь | Що відбувається? | Ймовірність регресії |
|---|---|---|
| CIN 1 (слабко виражена дисплазія шийки матки) | Зміни лише в нижній третині епітелію | Понад 60-65 % може зникнути без лікування |
| CIN 2 (дисплазія шийки матки 2 стадії) | Ураження до ⅔ товщини епітелію | Може регресувати, але ризики зростають |
| CIN 3 (дисплазія шийки матки 3 стадії) | Уражено майже усю товщу епітелію (понад ⅔) | Вимагає активного лікування |
Дисплазія шийки матки – це процес, який у більшості випадків розвивається поступово. Зміни в клітинах можуть зберігатися на одному рівні, повільно прогресувати або, навпаки, регресувати – особливо у молодих жінок, пацієнток із сильним імунітетом та переважно у тих, хто не курить.
Важливо, що кожен із цих сценаріїв – CIN 1, CIN 2 та CIN 3 – потребує регулярного контролю, оскільки рішення щодо спостереження чи лікування приймається не за одним результатом аналізу, а з урахуванням динаміки. Оптимально, якщо нагляд веде лікар-гінеколог або гінеколог-онколог, який має досвід у веденні передракових змін шийки матки та працює відповідно до сучасних клінічних рекомендацій.
ЯК ВИЯВЛЯЮТЬ ДИСПЛАЗІЮ: ДІАГНОСТИКА ТА СКРИНІНГ
У більшості жінок дисплазія шийки матки не викликає жодних відчутних симптомів. Немає болю, печіння чи дискомфорту, тому її можна виявити лише за допомогою скринінгу. Через це регулярні огляди у гінеколога – дуже важливий елемент турботи про здоров’я репродуктивної системи. [7]“МОЗ України «Стандарт медичної допомоги. Скринінг раку шийки матки ведення пацієнток з аномальними результатами скринінгу та передраковими станами шийки матки»“

ПЕРШИЙ КРОК – ПАП-ТЕСТ І ВПЛ-ТЕСТ
Під час профілактичного візиту лікар проводить огляд та може рекомендувати:
- ПАП-тест – оцінює, як виглядають клітини епітелію (цитологія).
- Тест на ДНК ВПЛ – визначає, чи присутні високоризикові типи вірусу.
Якщо ПАП-тест виявляє відхилення, це може бути описано як:
- LSIL (low-grade) – низького ступеня зміни;
- HSIL (high-grade) – виражені зміни;
- ASC (atypical squamous cells) – атипові плоскі клітини;
- AGC – атипові залозисті клітини;
- malignant – клітини, що можуть бути підозрілими на злоякісні.
Зазначимо ще раз, що низькі зміни не завжди потребують лікування – інколи достатньо повторного тесту через певний час.
КОЛЬПОСКОПІЯ – МОЖЛИВІСТЬ ПОБАЧИТИ БІЛЬШЕ
Під час кольпоскопії лікар оцінює, як виглядає дисплазія шийки матки під збільшенням. Для дисплазії можуть бути характерними ділянки побіління епітелію після обробки розчином оцтової кислоти, зміни судинного малюнка (мозаїка, пунктуація), нерівність поверхні або поява дрібних розростань. Важливо розуміти, що за зовнішнім виглядом лікар лише припускає наявність дисплазії, а точний ступінь (CIN 1, CIN 2 чи CIN 3) визначається виключно за результатами біопсії. Процедура проводиться у кабінеті лікаря, не є операцією, зазвичай не потребує анестезії, та переважно супроводжується лише коротким відчуттям дискомфорту.
БІОПСІЯ: ТОЧНИЙ ДІАГНОЗ
Якщо лікар виявляє ділянки, які потребують уточнення, він може рекомендувати біопсію – взяття для аналізу дуже маленького фрагменту тканини. Це вважається золотим стандартом визначення дисплазії та її ступеня. Більшість жінок відчувають лише короткий спазм, схожий на менструальний біль.
Саме за результатом біопсії зміни класифікують як:
- CIN 1 – легкі;
- CIN 2 – помірні;
- CIN 3 – виражені або carcinoma in situ.

НАВІЩО ТЕСТ НА ВПЛ?
Деякі типи вірусу папіломи людини (типи високого ризику) пов’язані з більшою ймовірністю прогресування дисплазії. Тест на ВПЛ може бути рекомендований:
- як частина рутинного скринінгу для жінок віком 30+;
- у будь-якому віці – якщо ПАП-тест показав легкі атипові зміни.
Діагностика дисплазії – поетапний процес, який починається зі скринінгу та за потреби включає ПАП-тест, кольпоскопію, біопсію та тестування на ВПЛ. Кожен крок допомагає уточнити та скласти об’єктивну картину, щоб обрати найкращу стратегію для відповідного діагнозу.
ЛІКУВАННЯ ДИСПЛАЗІЇ ШИЙКИ МАТКИ: ПІДХІД ЗГІДНО ЗІ СТУПЕНЕМ
Лікування може не знадобитися у випадку CIN 1, оскільки первинна інфекція часто зникає самостійно. За виявлення змін вищого ступеня може виникнути потреба знищення або видалення атипових клітин, щоб запобігти їхньому розмноженню або можливим мутаціям у майбутньому. Ці методи належать до деструктивних та ексцизійних методик лікування та часто об’єднуються під терміном коагуляція патологічно змінених тканин шийки матки.
Якщо у жінки виявлено CIN 2 або CIN 3, серед варіантів лікування можуть бути: [8]“NIH «CIN 2»“
- Конусна біопсія – видалення ділянки патологічних тканин; використовується як з лікувальною, так і з діагностичною метою. [9]“WHO «WHO Guidelines for Treatment of Cervical Intraepithelial Neoplasia 2–3 and Adenocarcinoma in situ»“
- Кріотерапія (холодова терапія) – заморожування та видалення уражених тканин. [10]“WHO «Treatment of cervical intraepithelial neoplasia 2–3 and adenocarcinoma in situ: cryotherapy, large loop excision of the transformation zone, and cold knife conization»“
- Лазерна терапія або лазерна абляція – руйнування атипових клітин за допомогою лазера. [11]“NIH «WHO Guidelines for Treatment of Cervical Intraepithelial Neoplasia 2–3 and Adenocarcinoma in situ»“
- Петлева електрохірургічна ексцизія (LEEP) – видалення патологічної ділянки за допомогою тонкої металевої петлі, нагрітої електричним струмом. [12]“Cleveland Clinic «Loop Electrosurgical Excision Procedure (LEEP)»“
Медицина рухається вперед. Продовжуються дослідження щодо альтернативних підходів або факторів, які можуть впливати на перебіг дисплазії шийки матки. Одне з досліджень, наприклад, вивчало, як наявність або відсутність Lactobacillus spp. (поширених корисних пробіотичних бактерій) може змінювати вагінальне середовище. Було виявлено, що нижчий рівень лактобактерій пов’язаний з нижчими показниками регресії захворювання через 12 та 24 місяці. [13]“nature communications «The vaginal microbiota associates with the regression of untreated cervical intraepithelial neoplasia 2 lesions»“
Хоча дисплазія (CIN) не є раком, це все ж стан, який потребує уваги та контролю. Якщо ви не впевнені, коли востаннє робили ПАП-тест або не знаєте, як його зробити, зверніться до свого лікаря, місцевого медичного закладу або клініки, що надає послуги скринінгу шийки матки.
ЯКІ НАЙГІРШІ МОЖЛИВІ НАСЛІДКИ ДИСПЛАЗІЇ?
Коли хвороба залишається без контролю протягом багатьох років, або коли зміни високого ступеня не діагностуються та не лікуються, існує ризик поступової прогресії дисплазія шийки матки до раку шийки матки. Це не миттєвий процес: зміни розвиваються повільно – упродовж кількох років, і найчастіше пов’язані з тривалим перебуванням в організмі високоризикових типів ВПЛ.
На позитивний перебіг захворювання можуть вплинути цілком реальні, щоденні фактори, які ми інколи недооцінюємо:
- відмова від куріння;
- підтримка здорового вагінального мікробіому;
- використання бар’єрної контрацепції з новими партнерами.
Ці прості кроки знижують ризики прогресії та допомагають організму впоратися зі змінами.
ПРОФІЛАКТИКА: ВАКЦИНАЦІЯ ПРОТИ ВПЛ ТА ВІДПОВІДАЛЬНА ПОВЕДІНКА
Вакцина проти ВПЛ – це інвестиція у довгостроковий захист шийки матки. Вона працює не лише для тих, хто ще не мав контакту з вірусом: навіть якщо ВПЛ уже колись був, вакцинація знижує ризик повторного зараження іншими типами та розвитку передракових змін.
Що реально зменшує ризики?
- Вакцинація.
- Регулярний скринінг (ПАП-тест + ВПЛ-тест за віком).
- Здоровий імунітет.
- Відповідальна сексуальна поведінка.
З 2024 року в Україні держава впровадила безоплатну вакцинацію дівчат 9-14 років у межах календаря щеплень. Це – стратегія, яка вже довела ефективність у країнах, де її застосовують багато років. [14]“Центр громадського здоров’я МОЗ України «Вакцинація за календарем щеплень — безоплатна для всіх українців»“
Q&A: ПРО ДИСПЛАЗІЮ ШИЙКИ МАТКИ
Чому у мене виникла дисплазія? Я щось зробила неправильно?
Ні. У більшості випадків дисплазія пов’язана з вірусом папіломи людини (ВПЛ), який надзвичайно поширений. Більшість людей стикаються з ним протягом життя, часто не знаючи про це. Це не ознака неправильної поведінки, а частина біології та імунної реакції організму.
Чи боляче робити ПАП-тест, кольпоскопію або біопсію?
ПАП-тест та кольпоскопія переважно безболісні, можуть викликати лише короткий дискомфорт. Біопсія може супроводжуватись відчуттям спазму, подібним до менструального болю, але процедура триває секунди. Зазвичай анестезія не потрібна.
Якщо дисплазія не болить і я почуваюся нормально, навіщо лікувати або спостерігати?
Тому що дисплазія може змінюватись – регресувати, залишатися стабільною або прогресувати. Мета контролю – вчасно помітити зміни та обрати найкращу стратегію, якщо наявна прогресія.
Чи впливає дисплазія або лікування на здатність завагітніти?
Більшість методів лікування не впливають на можливість завагітніти. Деякі хірургічні втручання (особливо глибока ексцизія) можуть впливати на довжину шийки матки. Тому у жінок, які планують вагітність, стратегія обирається максимально щадна – інколи можливе лише спостереження.
Чи повертається дисплазія після лікування?
Може, але не завжди. Імовірність рецидиву залежить від типу ВПЛ, стану імунітету, наявності такої звички як куріння, методу лікування та регулярності контролю. Саме тому після втручання рекомендують ПАП + ВПЛ-тестування за графіком.
Чи заразна дисплазія? Чи можна передати її партнеру?
Передається не дисплазія, а вірус ВПЛ, який викликає зміни в клітинах шийки матки. ВПЛ поширюється контактно, може бути у партнерів без симптомів і роками не проявлятися.
Чи означає дисплазія, що у мене обов’язково буде рак?
Ні. Дисплазія – це не рак, а зміни клітин, які можуть зникнути або бути вилікуваними. Регулярні обстеження – це спосіб зробити прогноз максимально сприятливим.




