Слово «гістероскопія» часто насторожує ще до того, як жінка встигає дізнатися, що за ним стоїть. Комусь цю процедуру призначають після УЗД, деяким – через проблеми із зачаттям, іншим – через нерегулярні або надмірні маткові кровотечі. Насправді гістероскопія – це сучасний та точний метод огляду порожнини матки, який допомагає лікарю не здогадуватися, а бачити проблему зсередини й, за потреби, одразу її усунути. Розберімося спокійно, що це за процедура, як вона відбувається, коли дійсно необхідна.
ЩО ТАКЕ ГІСТЕРОСКОПІЯ?
Будь-яке втручання в наше тіло, зрозуміло, викликає занепокоєння. Хвилюватися, ставити запитання та шукати пояснення – це нормально, особливо коли йдеться про репродуктивне здоров’я. Водночас для багатьох жінок можливість отримати чітку відповідь, зрозуміти причину симптомів і нарешті вийти зі стану невизначеності переважує початкові страхи. Саме для цього і застосовується гістероскопія.
Гістероскопія – це малоінвазивна гінекологічна процедура, під час якої лікар оглядає порожнину матки за допомогою спеціального оптичного приладу – гістероскопа. Це тонка трубка з камерою та джерелом світла, яка після введення в порожнину матки передає зображення на екран у режимі реального часу. [1]“American College of Obstetricians & Gynecologists «Hysteroscopy»“
Залежно від мети процедури гістероскопію можуть виконувати:
- безпосередньо в кабінеті лікаря-гінеколога, якщо йдеться лише про діагностику, зазвичай із місцевою анестезією, досить часто – без наркозу;
- в умовах стаціонару – якщо гістероскопія поєднується з лікувальними маніпуляціями із застосуванням регіональної або загальної анестезії.
КОЛИ ПРИЗНАЧАЮТЬ ГІСТЕРОСКОПІЮ?
Найчастіше гістероскопію призначають для з’ясування причин аномальних маткових кровотеч будь-ного характеру – це одна з найпоширеніших підстав для процедури. Аномальною вважається кровотеча, якщо: менструації стають надмірно рясними або тривалими, виникають частіше чи рідше, ніж зазвичай, або з’являються кров’янисті виділення між менструаціями.
У багатьох випадках такі порушення можуть бути пов’язані з доброякісними змінами в порожнині матки, як-то поліпами, підслизовими міомами чи змінами ендометрію, які не завжди можна точно оцінити лише за допомогою УЗД. Показання до проведення гістероскопії частіше виникають у віці від 30 до 50 років, коли ризик внутрішньоматкових змін зростає. [2]“NIH «Hysteroscopy in Evaluation of Abnormal Uterine Bleeding»“
МОЖЛИВОСТІ ГІСТЕРОСКОПІЇ
Залежно від клінічної ситуації, гістероскопія може виконувати різні завдання – від уточнення діагнозу до повноцінного лікування внутрішньоматкових змін. Вона допомагає обрати оптимальну тактику лікування без зайвих та більш травматичних втручань. Вибір формату залежить від клінічної ситуації та завдань, що стоять перед лікарем. [3]“ACOG Obstetrics & Gynecology «The Use of Hysteroscopy for the Diagnosis and Treatment of Intrauterine Pathology ACOG Committee Opinion, Number 800»“
Діагностична (офісна) гістероскопія
Дозволяє безпосередньо оцінити стан ендометрію та внутрішню анатомію матки, а також підтвердити або спростувати результати інших обстежень, зокрема гістеросальпінгографії (ГСГ) чи УЗД. Призначається, коли потрібно зрозуміти причини аномальних маткових кровотеч, труднощів із настанням або виношуванням вагітності, а також для виявлення внутрішньоматкових змін або зсуву внутрішньоматкового контрацептиву.
Лікувальна (хірургічна) гістероскопія, або гістерорезектоскопія
Дає змогу не лише побачити проблему, а й одразу її усунути. Під час процедури лікар може видалити поліпи ендометрію або цервікального каналу, субмукозні міоми, провести розтин спайок (синехій) або перегородок, зробити резекцію або абляцію ендометрію, виконати прицільну біопсію. За потреби гістероскопію поєднують з іншими методами – розширенням і вишкрібанням (кюретажем) порожнини матки або з лапароскопією. У комплексі ці методи часто застосовують для діагностики та лікування причин безпліддя. [4]“MDPI «Hysterolaparoscopy: A Gold Standard for Diagnosing and Treating Infertility and Benign Uterine Pathology»“
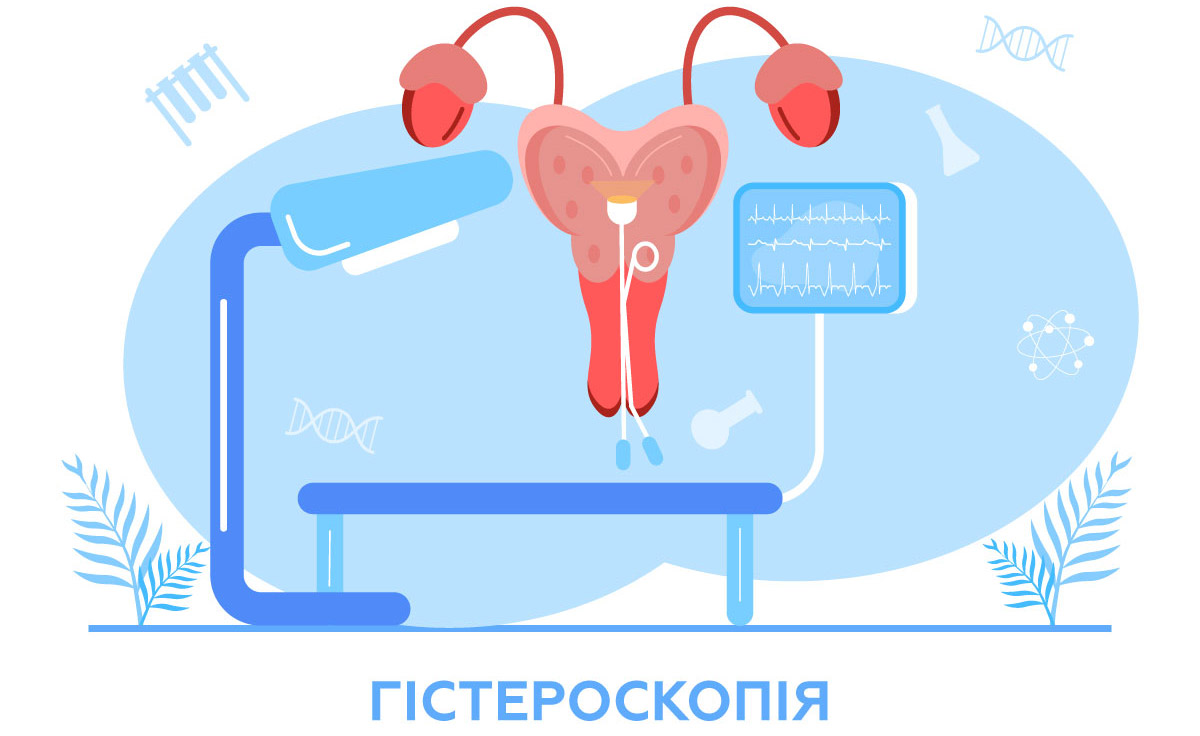
ЗАГАЛЬНА ПІДГОТОВКА ДО ГІСТЕРОСКОПІЇ
Підготовка до гістероскопії залежить від мети процедури – чи буде вона лише діагностичною, чи поєднуватиметься з лікувальними маніпуляціями. У будь-якому випадку лікар заздалегідь пояснює обсяг обстежень і допомагає підготуватися, щоб процедура пройшла безпечно й максимально комфортно.
Незалежно від типу гістероскопії, зазвичай рекомендують:
- гінекологічний огляд;
- загальний аналіз крові та аналіз сечі;
- мазки на флору (бактеріоскопію);
- за потреби – додаткові обстеження (наприклад, ЕКГ або консультації суміжних спеціалістів).
Ці обстеження потрібні, щоб виключити запалення, інфекції або стани, які можуть вплинути на перебіг процедури.
ПІДГОТОВКА ДО ДІАГНОСТИЧНОЇ ГІСТЕРОСКОПІЇ
Якщо гістероскопія проводиться лише з діагностичною метою, її часто виконують амбулаторно, в умовах кабінету лікаря. У таких випадках зазвичай застосовують місцеву анестезію, спеціальної медикаментозної підготовки може не знадобитися. Процедура коротка, і більшість жінок повертаються до звичного ритму життя того ж дня.
ПІДГОТОВКА ДО ЛІКУВАЛЬНОЇ ГІСТЕРОСКОПІЇ (ОПЕРАЦІЇ)
Якщо планується лікувальна гістероскопія, наприклад, видалення поліпів, підслизових міом, синехій або проведення біопсії – підготовка може бути більш розширеною.
У деяких ситуаціях лікар може призначити медикаментозну підготовку. Наприклад, перед видаленням міом якийсь час інколи застосовують препарати, що тимчасово зменшують їхній розмір, щоб зменшити травматичність втручання.
Якщо процедура проводиться в умовах стаціонару під загальною анестезією: [5]“Medline Plus «General anesthesia»“
- Зазвичай рекомендують не їсти й не пити протягом кількох годин до втручання (частіше – з опівночі напередодні);
- У день процедури можуть додатково зробити контрольні аналізи;
- Перед початком втручання сечовий міхур спорожнюють, а піхву обробляють антисептиком.
Тип анестезії – місцеву, регіональну (спінальну чи епідуральну), загальну – лікар обирає індивідуально, залежно від обсягу втручання та загального стану здоров’я.
Щось викликає у тебе занепокоєння? Варто обов’язково поставити всі запитання до початку процедури.
ГІСТЕРОСКОПІЯ: НА ЯКИЙ ДЕНЬ ЦИКЛУ ЇЇ ПРОВОДЯТЬ
У більшості випадків гістероскопію виконують у першу фазу менструального циклу – приблизно на 5-10 день, одразу після завершення менструації. У цей період ендометрій ще тонкий, що забезпечує кращу видимість порожнини матки та полегшує виявлення навіть дрібних змін. [6]“Medline Plus «Hysteroscopy»“
Якщо жінка перебуває в перименопаузі чи менопаузі, або якщо процедура проводиться за невідкладними показаннями, день циклу може не мати вирішального значення. Рішення завжди ухвалює лікар з урахуванням конкретної клінічної ситуації.
ГІСТЕРОСКОПІЯ: ЯК ПРОВОДИТЬСЯ ПРОЦЕДУРА
Під час гістероскопії лікар за допомогою гінекологічного дзеркала візуалізує шийку матки й обережно, за потреби, розширює її спеціальними інструментами. Після цього через шийку матки в порожнину матки відкривають доступ і вводять гістероскоп – тонку трубку з камерою та джерелом світла.
Щоб лікар мав змогу добре розглянути внутрішню поверхню матки, її порожнину заповнюють стерильною рідиною (фізіологічним розчином) або, рідше, газом. Це розправляє стінки матки та забезпечує чітку візуалізацію ендометрію, форми порожнини, отворів маткових труб і можливих утворень, як-то поліпів, підслизових міом, синехій чи інших змін слизової оболонки.
Покроково гістероскопія виглядає так:
- Пацієнтка розташовується в гінекологічному кріслі;
- Залежно від обсягу втручання застосовують місцеву чи регіональну анестезію, або внутрішньовенний (загальний) наркоз;
- Лікар вводить гістероскоп через піхву та шийку матки до порожнини матки;
- Порожнину матки обережно заповнюють стерильним розчином для кращого огляду;
- Лікар оглядає ендометрій у режимі реального часу;
- За потреби через гістероскоп вводять мікроінструменти для виконання лікувальних маніпуляцій (видалення поліпів, міом, синехій або взяття біопсії).
Тривалість гістероскопії залежить від мети процедури:
- Діагностична гістероскопія зазвичай триває 15-20 хв;
- Лікувальна гістероскопія може тривати до 45-60 хв.
Процедура не повинна спричиняти сильний біль. Під час або після неї можливі спазми внизу живота, подібні до менструальних, або відчуття тиску внизу живота – це нормальна реакція організму.

ЧОГО ОЧІКУВАТИ ТА ЯК ВІДНОВЛЮВАТИСЯ ПІСЛЯ ГІСТЕРОСКОПІЇ
Після гістероскопії більшість жінок повертаються додому того ж дня. Якщо процедура проводилася під місцевою анестезією, виписка зазвичай відбувається швидко. Після регіональної або загальної анестезії потрібен трохи довший період спостереження, але найчастіше – без госпіалізації. [7]“NHS «Hysteroscopy»“
У перші години або дні після гістероскопії можливі:
- тягнучий або спазмоподібний біль внизу живота (схожий на менструальний);
- незначні кров’янисті або мажучі виділення;
- загальна слабкість або сонливість після наркозу.
Якщо під час процедури використовували газ для розширення порожнини матки (рідше за рідину), інколи може з’являтися дискомфорт у плечах або верхній частині живота. Це пов’язано не з самою маткою, а з подразненням діафрагми. Після всмоктування газу ці відчуття швидко минають. Для зменшення болю здебільшого достатньо звичайних знеболювальних препаратів, які лікар може порекомендувати.
ЧИ ПОТРІБЕН ВІДПОЧИНОК ПІСЛЯ ГІСТЕРОСКОПІЇ?
Багато жінок повертаються до звичних справ уже наступного дня, а інколи навіть того ж дня, якщо самопочуття дозволяє. Водночас терміни відновлення можуть відрізнятися. На це впливає:
- тип гістероскопії (діагностична чи лікувальна);
- обсяг втручання;
- індивідуальна реакція організму.
Саме тому важливо обговорити відновлення з лікарем, який проводив процедуру.
ЩО РЕКОМЕНДУЮТЬ ПІСЛЯ ГІСТЕРОСКОПІЇ?
Після процедури зазвичай радять: [8]“John Hopkins Medicine «Hysteroscopy»“
- утриматися від статевого життя протягом 1-2 тижнів;
- тимчасово уникати інтенсивних фізичних навантажень;
- не використовувати тампони;
- дотримуватися делікатної інтимної гігієни;
- приймати препарати, призначені лікарем.
Планування вагітності можливе після повного відновлення ендометрію. Конкретні строки лікар визначає індивідуально, залежно від мети гістероскопії та виконаних маніпуляцій.
ГІСТЕРОСКОПІЯ: МОЖЛИВІ НАСЛІДКИ ТА УСКЛАДНЕННЯ
Після будь-якого медичного втручання природно виникає питання: «Що може піти не так?» Гістероскопія вважається однією з найбільш безпечних і контрольованих процедур у гінекології, оскільки лікар працює під візуальним контролем. У більшості випадків гістероскопія минає без ускладнень, а відновлення відбувається швидко. Водночас важливо розуміти, які реакції є нормальні, а які потребують уваги лікаря.
Серйозні ускладнення після гістероскопії виникають рідко, але на них треба зважати:
- Кровотеча – зазвичай мінімальна, але у виняткових випадках може бути більш вираженою;
- Інфекційні ускладнення – можуть проявлятися підвищенням температури, болем, патологічними виділеннями;
- Перфорація матки – це дуже рідкісне ускладнення, яке можливе переважно у разі складних лікувальних втручань;
- Реакції на анестезію – індивідуальні й зазвичай нетривалі.
Ризик ускладнень дещо вищий після лікувальної гістероскопії (видалення поліпів, міом, синехій, біопсія), ніж після суто діагностичної, але загалом залишається низьким.
Не варто чекати або терпіти, якщо після гістероскопії:
- підвищується температура;
- тебе морозить;
- турбує різкий чи наростаючий біль у животі;
- виникає рясна кровотеча;
- з’являються виділення з неприємним запахом.
Такі симптоми не є нормою й потребують медичної оцінки.

Q&A: ГІСТЕРОСКОПІЯ
Чи буде боляче?
Це одне з найчастіших і водночас найнезручніших питань. Відповідь коротка: сильного болю не повинно бути. Відчуття залежать від типу гістероскопії. Під час діагностичної можливі помірні спазми, схожі на менструальні. Під час лікувальної процедури застосовують місцеву анестезію або загальний наркоз, тому болю ти не відчуєш. Після процедури дискомфорт зазвичай нетривалий і добре контролюється звичайними знеболювальними.
Чи не зашкодить це моїй фертильності?
Гістероскопія не знижує здатності завагітніти. Навпаки, у багатьох випадках вона допомагає усунути причини безпліддя – поліпи, синехії, підслизові міоми або зміни ендометрію, що заважали імплантації ембріона.
Чи це не те саме вишкрібання, тільки з іншою назвою?
Ні, і це принципова різниця. Під час гістероскопії лікар бачить порожнину матки на екрані та працює прицільно. Це значно точніше й безпечніше, ніж «сліпі» методи, які застосовували раніше. Саме тому сьогодні гістероскопія вважається сучасним стандартом діагностики та лікування внутрішньоматкових змін.
А якщо щось знайдуть, чи будуть видаляти одразу?
У багатьох випадках так, але лише за попередньою домовленістю. Якщо пацієнтка дала згоду, лікар може під час тієї ж процедури видалити поліп, взяти біопсію, усунути синехії. Якщо ж гістероскопія планувалася виключно як діагностична, лікувальні втручання можуть бути перенесені на інший день.
Чи можна одразу після цього жити «нормальним життям»?
У більшості випадків так. Багато жінок повертаються до звичних справ уже наступного дня. Проте лікар може порадити: тимчасово утриматися від статевого життя, уникати фізичних навантажень, не використовувати тампони.
А що, якщо я дуже боюся або панікую?
Це нормально. Про це варто прямо сказати лікарю. Іноді достатньо докладного пояснення, іноді заспокійливого препарату або вибору іншого типу анестезії. Твій комфорт – частина медичної допомоги, а не примха.
Чи потрібно брати когось із собою?
Це не обов’язково, але бажано, якщо: планується наркоз; ти відчуваєш сильне хвилювання; супровід порадив лікар. Іноді просто знати, що хтось чекає зовні, вже знижує тривогу.
Чи можна відмовитись, якщо передумаю?
Так. Завжди. Навіть у день процедури. Гістероскопія – це добровільне втручання, і рішення має бути усвідомленим. Якщо залишаються сумніви – краще взяти паузу та повернутися до розмови з лікарем щодо необхідності процедури пізніше.




