Біль у шлунку, тяжкість після їди, нудота – ці симптоми часто списують на «щось не те з’їв». Але за ними може стояти серйозніший стан – атрофічний гастрит. Це захворювання розвивається поступово і довгий час може перебігати майже безсимптомно. Водночас саме воно пов’язане з ризиком дефіциту вітаміну В12, анемії та навіть передракових змін слизової оболонки шлунка.
Розберемося, що таке атрофічний гастрит, як його вчасно виявити та що робити, щоб контролювати захворювання.
Що таке атрофічний гастрит?
Атрофічний гастрит – це хронічне захворювання, під час якого слизова оболонка поступово стоншується (атрофується), а кількість залоз, що продукують шлунковий сік, скорочується. Простіше кажучи, слизова втрачає здатність виконувати свої функції, що призводить до порушення травлення та змін рівня кислотності. [1]“NIH «Atrophic Gastritis»“
У нормі слизова оболонка шлунка виконує захисну та травну функції: виробляє соляну кислоту та ферменти для перетравлення їжі, а також слиз, який захищає стінки шлунка від агресивного середовища. За атрофічного гастриту ці механізми порушуються: зменшується кількість клітин, що відповідають за вироблення кислоти та ферментів, і слизова поступово втрачає здатність нормально функціонувати.
Хронічний атрофічний гастрит – це стан, який розвивається протягом багатьох років і потребує постійного нагляду гастроентеролога.
Причини розвитку атрофічного гастриту
Атрофічний гастрит не виникає «нізвідки». Це захворювання формується поступово внаслідок тривалого пошкодження слизової оболонки шлунка. Найчастіше в основі розвитку лежить хронічне запалення, яке призводить до поступового руйнування залоз слизової та порушення її функцій. Залежно від причини такого запалення виділяють два основні механізми розвитку атрофічного гастриту: інфекційний та автоімунний. [2]“Pathology Outlines «Atrophic gastritis (environmental and autoimmune)»“
У першому випадку ключову роль відіграє бактерія Helicobacter pylori, яка підтримує тривалий запальний процес. У другому – імунна система помилково атакує клітини шлунка, що також призводить до їхнього пошкодження. Розуміння цих механізмів важливе для вибору тактики лікування та прогнозу захворювання.
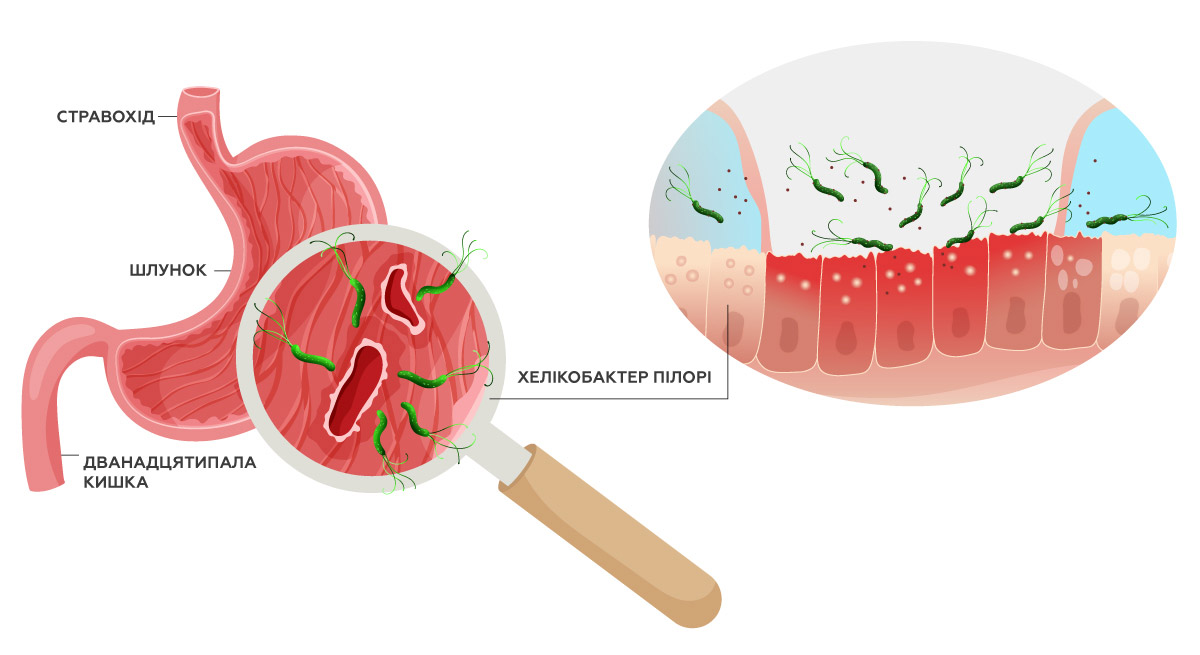
Хронічне запалення та вплив Helicobacter pylori
Одна з найпоширеніших причин атрофічного гастриту – бактерія Хелікобактер пілорі (Helicobacter pylori). Вона викликає запалення слизової оболонки шлунка, яке з часом призводить до її пошкодження та атрофії. За даними досліджень, саме інфекція H. pylori є причиною більшості випадків атрофічного гастриту, і без лікування запальний процес може тривати роками.
Зараження часто відбувається ще в дитячому віці й може тривалий час перебігати безсимптомно. Якщо інфекцію не виявити та не лікувати, запальний процес поступово прогресує і може призвести до розвитку атрофічного гастриту в дорослому віці. Саме тому важливо звертати увагу на симптоми у дітей і за потреби проходити обстеження.
Зараження H. pylori зазвичай відбувається через воду або їжу, а також за наявності контакту з інфікованою людиною.
Автоімунний механізм ураження слизової
За автоімунного механізму виникає збій у роботі імунної системи, через що вона помилково сприймає власні клітини слизової оболонки шлунка як загрозу та починає їх атакувати.
Цей процес спричиняє низку негативних наслідків для травної системи:
- Руйнування залоз слизової оболонки: пошкоджуються структури, відповідальні за нормальне функціонування шлунка.
- Зниження секреції шлункового соку: це порушує процес початкового розщеплення їжі.
- Дефіцит внутрішнього фактора (фактора Касла): організм втрачає здатність виробляти білок, необхідний для засвоєння вітаміну В12 у тонкому кишечнику.
Як наслідок, розвивається стійкий дефіцит вітаміну В12. Це призводить до перніціозної (або В12-дефіцитної) анемії – стану, за якого порушується процес кровотворення і організм стає нездатним синтезувати достатню кількість здорових еритроцитів, що забезпечують перенесення кисню до тканин.
Форми атрофічного гастриту
Атрофічний гастрит – це складний патологічний стан, що характеризується варіативністю як за масштабами ураження слизової оболонки шлунка, так і за етіологічними механізмами його виникнення. У сучасній гастроентерології розуміння цих характеристик – локалізації патологічного процесу та першопричин його розвитку – є важливим. Саме ці чинники визначають особливості клінічного перебігу, спектр симптомів, імовірність виникнення ускладнень та стратегію терапевтичного втручання. З огляду на ці критерії, прийнято виокремлювати декілька клінічних форм атрофічного гастриту.
Вогнищевий атрофічний гастрит
Вогнищевий атрофічний гастрит – це патологічний стан, при якому дегенеративні зміни слизової оболонки шлунка розвиваються локально – окремими осередками. У місцях таких уражень залозистий епітелій поступово заміщується сполучною тканиною, що призводить до зниження секреторної функції органа.
На початкових етапах захворювання клінічні прояви можуть бути малопомітними або мати стертий характер. Однак відсутність вираженого дискомфорту не означає відсутності проблеми: патологічний процес уже запущено, і він потребує своєчасної діагностики та лікарського контролю для запобігання подальшій атрофії тканин.
Дифузний атрофічний гастрит
Дифузний атрофічний гастрит – це форма хронічного запалення, при якій процес атрофії охоплює значну частину або майже всю слизову оболонку шлунка. Відбувається поступове стоншення слизової та загибель залозистих клітин, що відповідають за продукування соляної кислоти, що призводить до порушення травлення та стійких змін рівня шлункової кислотності. Такий процес є незворотним. [3]“NIH «Global Burden of 5 Major Types Of Gastrointestinal Cancer»“
Клінічно стан може проявлятися тяжкістю у шлунку, нудотою, зниженням апетиту, а при тривалому перебігу – призводити до дефіцитних станів. Дифузний атрофічний гастрит розглядається як передраковий стан і потребує регулярного спостереження.
Автоімунний атрофічний гастрит
Пов’язаний із порушенням роботи імунної системи, при якому організм виробляє антитіла до власних клітин слизової оболонки шлунка, зокрема парієтальних клітин. [4]“NIH «Association of autoimmune type atrophic corpus gastritis with Helicobacter pylori infection»“
Це призводить до вираженої атрофії слизової оболонки в тілі та дні шлунка, тоді як антральний відділ зазвичай залишається менш ураженим. Унаслідок пошкодження парієтальних клітин знижується вироблення соляної кислоти (гіпохлоргідрія) та внутрішнього фактора (intrinsic factor), необхідного для всмоктування вітаміну В12.
На ранніх етапах захворювання часто перебігає безсимптомно, але з часом може призводити до:
- дефіциту вітаміну В12;
- перніціозної анемії;
- структурних змін слизової оболонки, які потребують регулярного контролю.
У деяких випадках автоімунний процес може поєднуватися з інфекцією Helicobacter pylori, що впливає на перебіг захворювання.
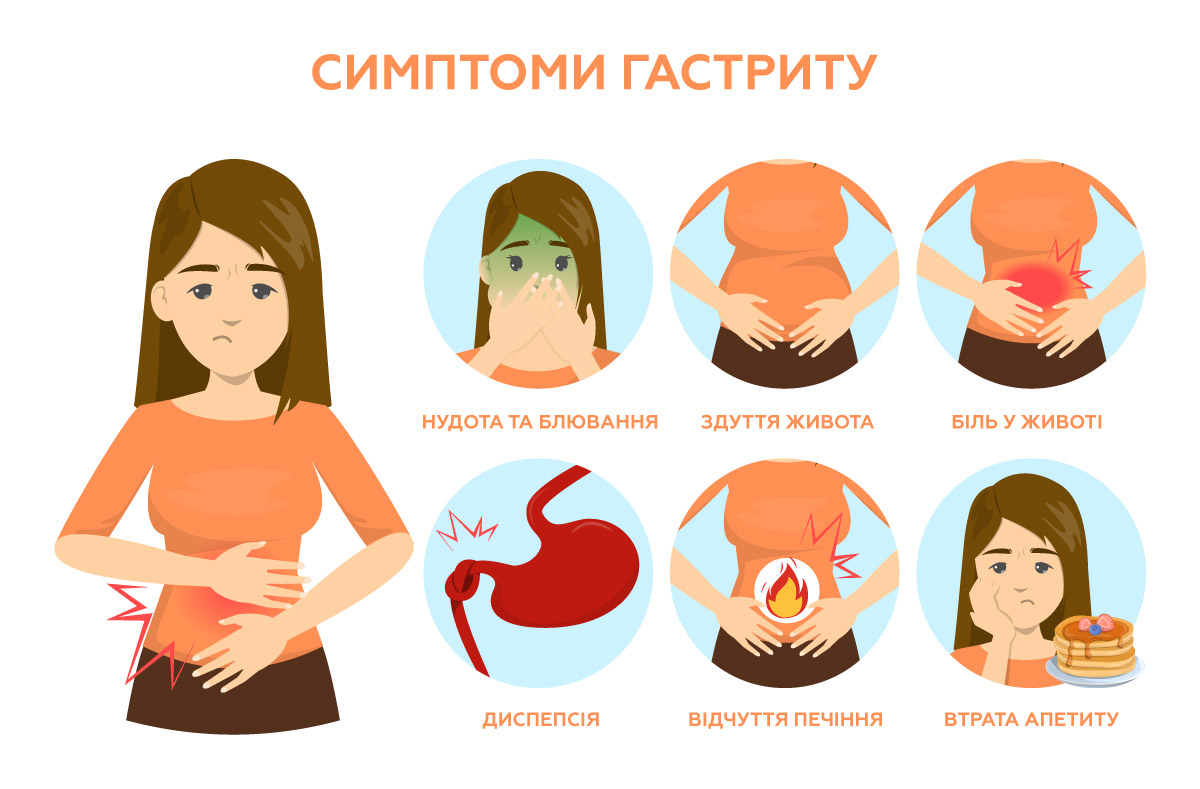
Симптоми атрофічного гастриту: як розпізнати захворювання
Атрофічний гастрит часто розвивається поступово і може тривалий час перебігати без виражених симптомів. За даними досліджень, до 40-50 % пацієнтів можуть не відчувати значного дискомфорту, тоді як близько 57 % відзначають один або кілька симптомів з боку шлунково-кишкового тракту. Найчастіше клінічна картина формується у вигляді кількох синдромів:
1. Диспептичний синдром (найпоширеніший). Проявляється порушенням травлення:
- тяжкість у шлунку після їди;
- нудота;
- печія;
- здуття;
- відрижка;
- відчуття переповнення навіть після невеликої кількості їжі;
- зниження апетиту.
2. Больовий синдром. Частіше характерний для Helicobacter pylori-асоційованого гастриту:
- біль в епігастральній ділянці;
- може виникати натще або через 1-1,5 год після їди;
- іноді зменшується після прийому їжі або спазмолітиків.
3. Синдром порушення травлення та всмоктування. Розвивається за тривалого перебігу захворювання:
- здуття та вурчання в животі;
- схильність до нестійких випорожнень;
- зниження маси тіла;
- дефіцит поживних речовин.
Важливо, що дефіцит заліза може бути одним із ранніх проявів захворювання, пов’язаним зі зниженням вироблення соляної кислоти.
4. Анемічний та неврологічний синдроми (за автоімунного гастриту). Пов’язані з дефіцитом вітаміну В12:
- загальна слабкість;
- запаморочення;
- серцебиття;
- шум у вухах;
- блідість шкіри;
- поколювання або оніміння кінцівок.
У разі тривалого перебігу можуть розвиватися перніціозна анемія та неврологічні порушення. [5]“NIH «Diagnosis and classification of autoimmune gastritis»“
Симптоми хронічного атрофічного гастриту часто маскуються під «звичайні проблеми зі шлунком», тому захворювання може залишатися непоміченим роками.
Діагностика атрофічного гастриту: які аналізи та обстеження потрібні
Діагностика атрофічного гастриту базується на комплексній оцінці стану шлунка і включає клінічні, ендоскопічні, морфологічні та лабораторні дані:
- Причина захворювання (Helicobacter pylori або автоімунний процес).
- Локалізація ураження (антральний, фундальний або поширений процес).
- Ступінь атрофії слизової оболонки.
- Стан кислотоутворювальної функції.
- Фаза перебігу (загострення або ремісія).
- Наявність ускладнень.
Основним методом є гастроскопія з біопсією, яка дозволяє оцінити стан слизової оболонки шлунка. Згідно з сучасними рекомендаціями, біопсія виконується за Сіднейським протоколом, що передбачає забір зразків із різних відділів шлунка для точної оцінки поширеності процесу. [6]“МОЗ України «Настанова 00187. Пептична виразка, інфекція Helicobacter pylori та хронічний гастрит»“
Гістологічне дослідження дозволяє визначити:
- вираженість запалення;
- ступінь атрофії (зменшення кількості залоз);
- наявність кишкової метаплазії;
- ознаки дисплазії (передракових змін).
Саме морфологічне підтвердження є основою встановлення діагнозу.
Обов’язковим етапом є визначення Helicobacter pylori, оскільки ця інфекція є основною причиною більшості випадків атрофічного гастриту. Для цього використовують: [7]“ASM «Helicobacter pylori Detection and Antimicrobial Susceptibility Testing»“
- дихальний тест (С13);
- аналіз калу на антиген;
- уреазний тест під час ендоскопії;
- гістологічне дослідження.
Для оцінки функціонального стану слизової оболонки шлунка застосовують:
- пепсиноген I – знижується за атрофії залоз;
- співвідношення пепсиноген I/II – зменшується за поширених атрофічних змін;
- гастрин – підвищується за зниженої кислотності (гіпохлоргідрії).
Також оцінюють:
- рівень вітаміну В12;
- показники заліза;
- загальний аналіз крові (мікроцитарна або макроцитарна анемія).
За автоімунного гастриту визначають:
- антитіла до парієтальних клітин;
- антитіла до внутрішнього фактора.
Для визначення функціонального стану шлунка використовують внутрішньошлункову рН-метрію. Простими словами:
- низький рН (1-2) – підвищена кислотність;
- рН 2-3 – нормальна кислотність;
- рН більше 3 – знижена кислотність;
- рН більше 7 – відсутність кислотності (анацидність).
Такі показники допомагають зрозуміти, наскільки порушена робота слизової оболонки.
Лабораторні та інструментальні дані дозволяють не лише підтвердити діагноз, а й оцінити ризики:
- зниження рівня пепсиногену – ознака атрофії;
- підвищений рівень гастрину – компенсація низької кислотності;
- дефіцит В12 – ризик анемії та неврологічних порушень; [8]“NIH «Vitamin, Mineral, and Multivitamin Supplementation for the Primary Prevention of Cardiovascular Disease and Cancer: A Systematic Evidence Review for the U.S. Preventive Services Task Force [Internet]»“
- метаплазія та дисплазія – фактори передракового стану.
Саме гастроскопія з біопсією є «золотим стандартом» діагностики атрофічного гастриту, тоді як лабораторні показники допомагають оцінити функціональний стан слизової оболонки та ступінь її ураження.
Лікування атрофічного гастриту
Стратегія лікування визначається індивідуальними особливостями пацієнта: першопричиною захворювання та глибиною патологічних змін у слизовій оболонці шлунка. [9]“AGA Institute «AGA Clinical Practice Update on the Diagnosis and Management of Atrophic Gastritis: Expert Review»“
Комплексна терапія зазвичай включає такі ключові етапи:
- Ерадикація Helicobacter pylori: цілеспрямоване знищення бактерії, якщо її наявність підтверджена лабораторно, що є критично важливим для усунення запального процесу.
- Нормалізація рівня кислотності: використання медикаментозних засобів для регуляції секреторної функції шлунка, що сприяє загоєнню слизової.
- Підтримка травних процесів: призначення ферментних препаратів для полегшення розщеплення їжі та розвантаження травної системи.
- Корекція метаболічних порушень: поповнення дефіциту вітаміну В12, який часто виникає при порушенні процесів всмоктування у шлунку.
- Контроль запалення: застосування протизапальної терапії для мінімізації пошкоджень тканин.
Лікування гастроентерологічних захворювань може бути тривалим і вимагає відповідального ставлення, а також, за рекомендацією гастроентеролога, систематичного нагляду для оцінки динаміки одужання.

Дієта при атрофічному гастриті: правила харчування
Харчування – один із ключових елементів контролю захворювання. У разі відносно легкого перебігу після курсу лікування зазвичай рекомендується лікувальне харчування за дієтою № 2, яка спрямована на щадне відновлення функції шлунка та покращення травлення.
Дієта за атрофічного гастриту передбачає вживання легкозасвоюваних продуктів, обмеження грубої та подразнювальної їжі, а також дотримання режиму харчування – 4-5 разів на день невеликими порціями. Перевагу надають варінню, тушкуванню або приготуванню на пару, уникаючи смажених страв.
Тип дієти може коригуватися залежно від рівня кислотності шлунка, ступеня атрофії слизової оболонки та фази перебігу захворювання. За зниження кислотності (гіпохлоргідрії), що часто спостерігається за наявності атрофічного гастриту, харчування спрямоване на помірну стимуляцію шлункової секреції та покращення травлення.
У разі супутнього запалення або загострення, навпаки, рекомендована більш щадна дієта з максимальним обмеженням механічних і хімічних подразників. Також за наявності дефіцитних станів (зокрема вітаміну В12 або заліза) раціон коригується з урахуванням потреб організму.
Які продукти можна вживати
Раціон за наявності атрофічного гастриту має бути спрямований на зменшення навантаження на шлунок і одночасну підтримку процесів травлення. Важливо обирати продукти, які легко перетравлюються, не подразнюють слизову оболонку та сприяють нормалізації її функцій.
Рекомендуються:
- відварені, тушковані або запечені страви – вони не створюють додаткового механічного та хімічного подразнення;
- нежирне м’ясо та риба – джерела білка, необхідного для відновлення тканин;
- каші – м’яко обволікають слизову та покращують травлення;
- овочі після термічної обробки – легше засвоюються і не травмують слизову оболонку;
- кисломолочні продукти (за умови переносимості) – можуть підтримувати мікрофлору та покращувати травлення;
- фрукти (запечені або стиглі) – наприклад, банани, печені яблука, груші, які не подразнюють слизову.
Такий підхід допомагає зменшити симптоми, покращити засвоєння поживних речовин і підтримати функціональний стан шлунка.
Які продукти варто виключити
Деякі продукти можуть посилювати запалення, подразнювати слизову оболонку шлунка або ускладнювати процес травлення. Саме тому їх варто обмежити або повністю виключити з раціону.
Не рекомендуються:
- жирна та смажена їжа – уповільнює травлення і підвищує навантаження на шлунок;
- гострі страви – подразнюють слизову оболонку;
- алкоголь – пошкоджує слизову та посилює запалення;
- газовані напої – викликають здуття та дискомфорт;
- продукти з вираженим подразнюючим ефектом (копченості, маринади, надмірно солоні страви);
- кислі фрукти та соки (цитрусові, кислі яблука, ананас) – можуть посилювати подразнення слизової та викликати дискомфорт.
Обмеження таких продуктів дає змогу зменшити симптоми, знизити ризик загострень і створити сприятливіші умови для відновлення слизової оболонки.
Профілактика та прогноз
Профілактика атрофічного гастриту базується на свідомому ставленні до власного здоров’я, що передбачає усунення чинників хронічного запалення слизової оболонки шлунка та підтримання її фізіологічної цілісності. Основні заходи для збереження здоров’я травної системи включають:
- Своєчасне виявлення бактерії Helicobacter pylori є критично важливим, оскільки вона є головним патогеном, що провокує дегенеративні зміни у слизовій оболонці.
- Ретельне миття рук, дотримання технологій безпечного приготування їжі та споживання очищеної води мінімізують ризик повторного інфікування. Інфекція Helicobacter pylori часто передається через забруднену воду, їжу або побутовий контакт, тому базові гігієнічні навички, особливо у дітей, дуже важливі.
- Регулярні консультації гастроентеролога дозволяють контролювати стан шлунка та вчасно реагувати на будь-які зміни.
- Збалансований раціон, багатий на нутрієнти, та регулярний прийом їжі сприяють нормалізації функцій травної системи та зменшують агресивний вплив на стінки шлунка.
- Виключення алкоголю та тютюнопаління є необхідною умовою для запобігання пошкодженню епітелію та підтримки захисних механізмів організму.
Санаторно-курортне лікування рекомендоване у фазі ремісії і може бути ефективним доповненням до основної терапії. Одним із ключових методів є застосування мінеральних вод, яке підбирається залежно від рівня кислотності шлунка:
- за підвищеної кислотності – маломінералізовані, переважно лужні води, які вживають швидко, за 1-1,5 год до їди;
- за нормальної кислотності – ті самі води, але повільно і за 40-60 хв до їди;
- за зниженої кислотності – більш мінералізовані води, які вживають перед їдою для стимуляції секреції.
Температура води також має значення: теплі води знижують спазм, а прохолодні можуть стимулювати секреторну функцію.
В Україні для лікування захворювань шлунка традиційно відвідують курорти Трускавця, Моршина, Миргорода, Закарпаття та Прикарпаття.
Атрофічний гастрит потребує тривалого спостереження, оскільки пов’язаний із ризиком передракових змін слизової оболонки шлунка. Прогноз залежить від причини захворювання, своєчасності лікування та дотримання рекомендацій. У контролі інфекції Helicobacter pylori, правильному харчуванні та регулярному моніторингу можна суттєво знизити ризик ускладнень і стабілізувати стан.
Атрофічний гастрит – це хронічний стан, який потребує уваги та системного підходу. Своєчасна діагностика, правильно підібране лікування та корекція харчування допомагають контролювати захворювання, покращувати травлення та знижувати ризик ускладнень.
Питання та відповіді
Що таке хронічний атрофічний гастрит?
Хронічний атрофічний гастрит – це тривале запальне захворювання шлунка, за якого відбувається атрофія слизової оболонки та порушення її функцій.
Чи небезпечний атрофічний гастрит?
Атрофічний гастрит без належного контролю може бути небезпечним, оскільки призводить до дефіциту вітаміну В12, розвитку анемії та підвищує ризик передракових змін слизової оболонки шлунка.
Чи завжди атрофічний гастрит пов’язаний з Helicobacter pylori?
Атрофічний гастрит не завжди пов’язаний з Helicobacter pylori: у більшості випадків захворювання дійсно асоційоване з цією бактерією, однак існує й автоімунна форма, за якої імунна система атакує клітини слизової оболонки шлунка.
Яка кислотність за атрофічного гастриту?
За атрофічного гастриту найчастіше спостерігається знижена кислотність шлункового соку (гіпохлоргідрія), оскільки зменшується кількість клітин, що виробляють соляну кислоту. У деяких випадках можливе повне припинення її секреції – анацидність.
Чи можна вилікувати атрофічний гастрит?
Повністю вилікувати атрофічний гастрит не завжди можливо, оскільки зміни слизової оболонки можуть бути незворотними, однак захворювання можна контролювати та зменшувати його прояви за умови своєчасного лікування і спостереження.
Яка дієта при атрофічному гастриті?
За атрофічного гастриту рекомендується щадне харчування: відмова від жирної, гострої їжі, алкоголю та продуктів, що подразнюють шлунок.
Як зрозуміти, що це не просто «шлунок», а атрофічний гастрит?
Регулярне повторення симптомів, таких як тяжкість у шлунку, нудота та здуття, у поєднанні зі зниженням апетиту або ознаками анемії може свідчити про те, що це не просто функціональні розлади травлення, а можливий атрофічний гастрит. У такому разі варто звернутися до лікаря та пройти обстеження для уточнення діагнозу.
Які аналізи потрібно здати?
Для діагностики атрофічного гастриту зазвичай проводять гастроскопію з біопсією слизової оболонки шлунка, аналізи на Helicobacter pylori, а також оцінюють рівень вітаміну В12. За потреби лікар може призначити додаткові дослідження для уточнення діагнозу та оцінки стану слизової.