Кашель, задуха чи дихання зі свистом – це можуть бути симптоми як бронхіту, так і бронхіальної астми. Обидва стани пов’язані із запаленням дихальних шляхів, тому їх легко сплутати. Однак бронхіт у більшості випадків є тимчасовим станом, який минає після лікування, тоді як бронхіальна астма – це хронічне захворювання, що може зберігатися роками та потребує постійного контролю навіть у періоди доброго самопочуття. Саме тому важливо розуміти її особливості, щоб вчасно розпізнати симптоми, уникати загострень і правильно діяти у разі нападу.
Що таке бронхіальна астма та як вона виникає
Бронхіальна астма – це хронічне запальне захворювання, за якого бронхи стають надто чутливими до різних тригерів: алергенів, пилку, холодного повітря, стресу або інфекцій. Це одне з найпоширеніших хронічних захворювань у світі: за різними оцінками, на астму страждають до 300 мільйонів людей, а поширеність коливається від 1 до 18% залежно від країни та умов життя.
У дітей бронхіальна астма зустрічається приблизно у 5-10 % випадків і частіше діагностується у шкільному віці. У ранньому віці захворювання частіше виявляють у хлопчиків, однак у підлітковому віці ці показники вирівнюються. Вищу захворюваність також відзначають у мешканців міст і промислових регіонів, що пов’язано з впливом екологічних факторів. [1]“Global Initiative for Asthma «Summary Guide for Asthma management and prevention»“
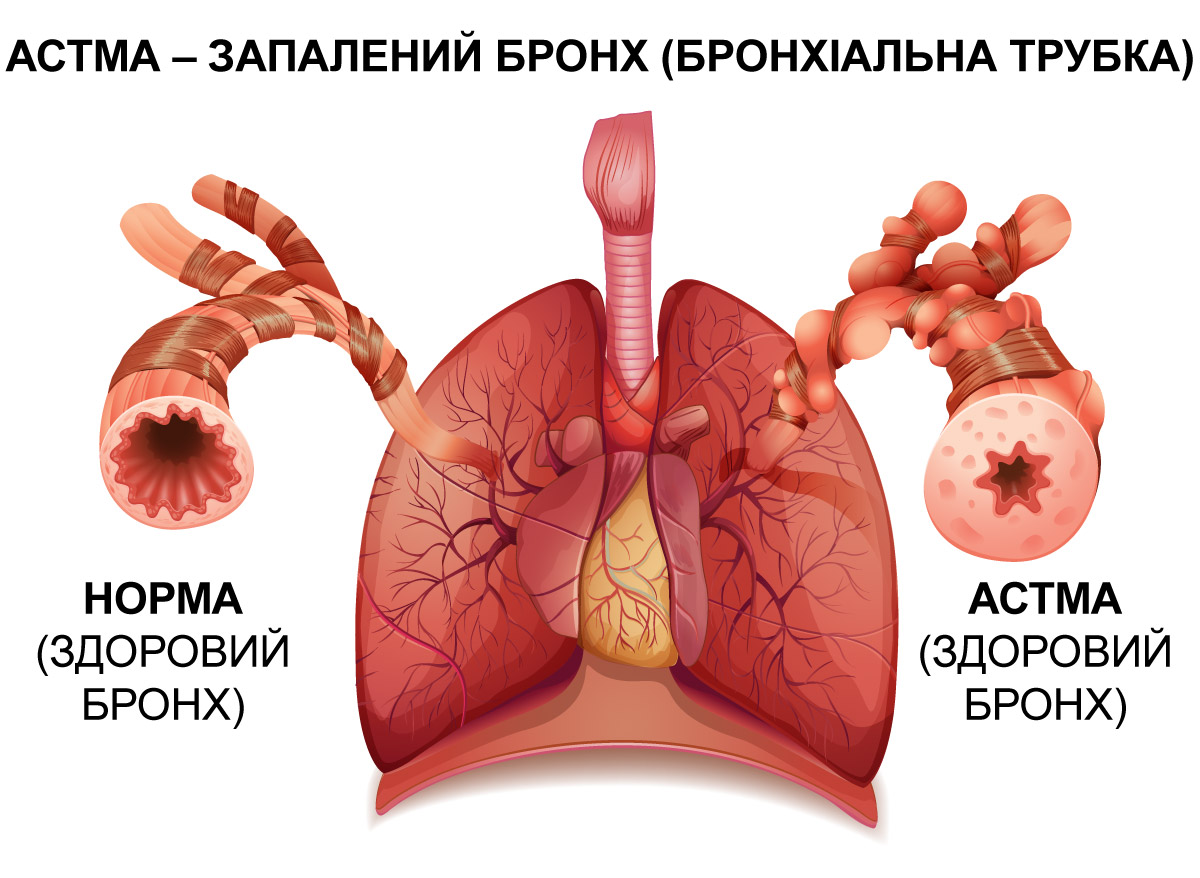
Як працюють бронхи і чому виникає спазм
Бронхи – це трубчасті відгалуження дихальної системи, які з’єднують трахею з легенями та забезпечують проведення повітря. Вони утворюють так зване «бронхіальне дерево», що розгалужується на головні, часткові та сегментарні бронхи й переходить у бронхіоли, забезпечуючи безперервне надходження повітря до легень. Однак за бронхіальної астми нормальна прохідність цих «трубок» порушується через комплекс патологічних змін:
- Запальний процес: слизова оболонка бронхів стає набряклою та гіперчутливою.
- Бронхоспазм: гладенькі м’язи, що оточують бронхи, надмірно скорочуються, звужуючи їхній просвіт.
- Гіперсекреція слизу: виділяється густе мокротиння, яке додатково перешкоджає вільному проходженню повітря.
Саме цей процес зумовлює виникнення класичних симптомів астми: задишки, відчуття стиснення в грудях та характерних свистячих хрипів під час дихання.
Причини розвитку бронхіальної астми
Бронхіальна астма формується під впливом комплексу факторів, серед яких є як причини розвитку захворювання, так і тригери підвищеної чутливості (гіперреактивності) бронхів, що провокують симптоми або загострення бронхіальної астми.
До основних факторів ризику належать:
- алергени (пилок, домашній пил, шерсть тварин, кліщі);
- респіраторні інфекції;
- генетична схильність;
- забруднене повітря та несприятлива екологія;
- тютюновий дим або вейпінг.
Окремо виділяють тригери – чинники, які можуть викликати симптоми або погіршувати перебіг захворювання:
- фізичне навантаження;
- стрес і емоційне напруження;
- холодне повітря;
- вірусні інфекції;
- деякі лікарські препарати (наприклад, бета-блокатори або нестероїдні протизапальні засоби).
Зазвичай бронхіальна астма не має однієї причини – вона розвивається як результат взаємодії кількох факторів, а симптоми з’являються під впливом конкретних тригерів.

Симптоми бронхіальної астми у дорослих та дітей
Клінічна картина астми є динамічною: симптоми захворювання здатні змінюватися протягом життя та суттєво відрізнятися в окремих пацієнтів. Характер проявів може варіюватися від періодичних нападів до постійного дискомфорту, причому часто спостерігається погіршення стану в нічний або ранковий час. Задишка за бронхіальної астми часто посилюється під час фізичного навантаження або вночі. [2]“Клінічна імунологія Алергологія Інфектологія «Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) медичної допомоги «Бронхіальна астма у дітей»“
Окрім того, важливо пам’ятати, що виникнення симптомів зазвичай провокується впливом специфічних тригерів, реакція на які є індивідуальною особливістю організму.
Найхарактерніші прояви, які зустрічаються як у дорослих, так і у дітей:
- Відчуття нестачі повітря та значне утруднення під час видиху.
- Приступи ядухи, переважно вночі.
- Виникнення характерних хрипів або свисту під час дихального циклу.
- Напади кашлю, що найчастіше загострюються в нічний або ранковий час.
- Відчуття тиску або обмеження в грудній клітці.
- Підвищене утворення слизу, що є типовим супутником бронхіальної астми.
Напад астми – це стан, коли симптоми різко посилюються. Він може виникати раптово і варіювати від легкого до загрозливого для життя.
Особливості симптомів у дорослих. У дорослих астма частіше має більш класичний перебіг:
- симптоми повторюються і мають хвилеподібний характер;
- посилюються вночі та рано вранці;
- виникають або загострюються після контакту з алергенами, холодним повітрям, фізичного навантаження чи стресу;
- можуть зменшуватися у відповідь на інгаляцію бронхолітиків.
Особливості симптомів у дітей. У дітей бронхіальна астма може проявлятися менш очевидно і часто маскується під інші захворювання:
- часті епізоди кашлю або бронхітів без температури;
- свистячі хрипи, особливо повторювані (понад 1 раз на місяць);
- нічний кашель поза епізодами ГРВІ;
- симптоми, що з’являються під час фізичної активності;
- збереження симптомів після 3-річного віку.
Підвищують імовірність астми у дітей:
- обтяжений сімейний анамнез (алергія, астма);
- наявність атопічних захворювань (алергічний риніт, атопічний дерматит, харчова алергія);
- сезонність або зв’язок симптомів із тригерами;
- позитивна відповідь на бронхолітичну або протизапальну терапію.
У будь-якому віці за появи таких симптомів бажано звернутися до лікаря. Своєчасна діагностика допомагає підтвердити або виключити бронхіальну астму та обрати правильну тактику лікування.
Види бронхіальної астми
Бронхіальна астма не є однаковою для всіх пацієнтів. Вона може відрізнятися за причинами виникнення, тригерами, тяжкістю перебігу та реакцією на лікування. Розуміння цих відмінностей допомагає точніше оцінити стан пацієнта та підібрати ефективну терапію. [3]“NIH «Classification of asthma»“
Алергічна та неалергічна форми астми
Залежно від механізмів розвитку виділяють:
- Алергічна (екзогенна) астма: цей вид захворювання зумовлений реакцією імунної системи на зовнішні подразники – алергени (такі як пилок рослин, домашній пил чи шерсть тварин). Характерною ознакою цього стану є підвищення рівня імуноглобуліну E (IgE) у крові.
- Неалергічна (ендогенна) астма: розвиток цього типу захворювання пов’язують із внутрішніми чинниками організму. До його провокаторів належать перенесені інфекції, психоемоційний стрес, інтенсивні фізичні навантаження або інші неалергічні тригери, що впливають на стан дихальних шляхів.
Окрім цього, астму класифікують за тригерами, які провокують симптоми (фенотипи):
- алерген-індукована астма;
- вірус-індукована астма (особливо у дітей);
- астма, індукована фізичним навантаженням.
Окремо виділяють:
- професійну астму – виникає внаслідок впливу алергени або подразників на робочому місці;
- сезонну астму – симптоми з’являються у певні періоди року (наприклад, під час цвітіння рослин або в холодну пору року).
На практиці ці варіанти можуть поєднуватися у одного пацієнта.
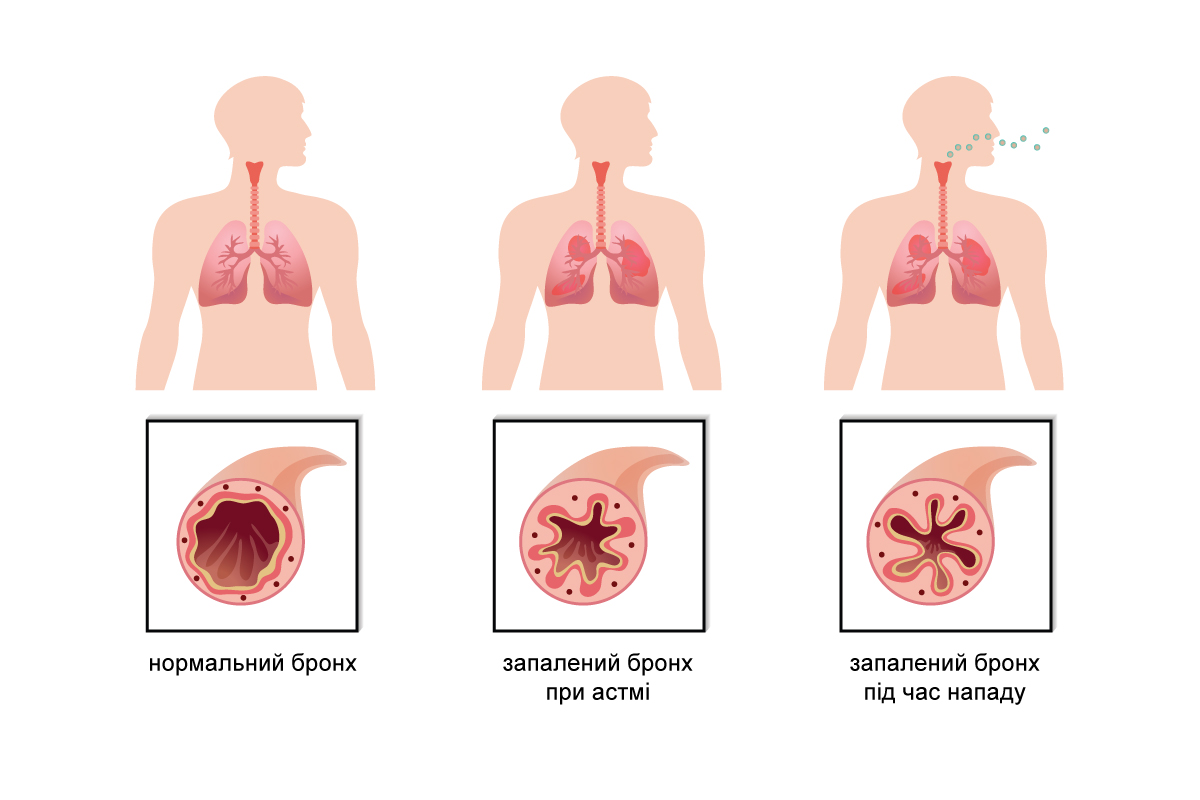
Ступені тяжкості: інтермітуюча та персистуюча астма
Ступінь тяжкості бронхіальної астми визначають до початку лікування на основі частоти симптомів, нічних нападів і показників функції зовнішнього дихання (ОФВ1 або пікової швидкості видиху – ПШВ).
Виділяють чотири ступені: інтермітуюча, легка персистуюча, середньої тяжкості та тяжка персистуюча астма. Ця класифікація допомагає лікарю обрати тактику лікування та оцінити ризик загострень.
Класифікація бронхіальної астми за тяжкістю
| Ступінь | Характер симптомів | Нічні прояви | Функція легень |
|---|---|---|---|
| І – інтермітуюча | симптоми рідше 1 разу на тиждень, короткочасні | менше 2 разів на місяць | ОФВ1 або ПШВ ≥ 80 % |
| ІІ – легка персистуюча | симптоми частіше ніж 1 раз на тиждень, але не щодня | частіше 2 разів на місяць | ОФВ1 або ПШВ ≥ 80 % |
| ІІІ – середньої тяжкості персистуюча | щоденні симптоми, обмежують активність | частіше ніж раз на тиждень | ОФВ1 або ПШВ 60-80 % |
| IV – тяжка персистуюча | постійні симптоми, часті загострення | часті нічні напади | ОФВ1 або ПШВ < 60 % |
ОФВ1 – об’єм форсованого видиху за 1 с; ПШВ – пікова швидкість видиху. Ці показники вимірюють під час дослідження функції зовнішнього дихання – спірометрії або пікфлоуметрії. У домашніх умовах пацієнти часто використовують пікфлоуметр для регулярного контролю ПШВ і оцінки перебігу захворювання.
Після початку лікування астму оцінюють не за початковою тяжкістю, а за рівнем контролю:
- Контрольована – симптоми відсутні або мінімальні.
- Частково контрольована – симптоми виникають періодично.
- Неконтрольована – часті загострення, симптоми зберігаються постійно.
Такий підхід у клінічній практиці також умовно розглядають як стадії перебігу бронхіальної астми, що дозволяє оцінити ефективність лікування та своєчасно коригувати терапію.
Ступінь тяжкості та рівень контролю визначає лікар (пульмонолог або алерголог) на основі клінічної картини та результатів спірометрії.
Загострення бронхіальної астми
Загострення бронхіальної астми – це період, коли симптоми посилюються: з’являється або наростає задишка, кашель, свистяче дихання, відчуття стиснення у грудях. Такий стан супроводжується зменшенням потоку повітря під час видиху, що можна оцінити за показниками функції дихання (ОФВ1 або пікової швидкості видиху – ПШВ).
Залежно від вираженості симптомів виділяють чотири ступені тяжкості загострення: легкий, середньої тяжкості, тяжкий та стан із загрозою зупинки дихання. Оцінка тяжкості загострення допомагає визначити, чи можна впоратися самостійно, чи потрібна невідкладна допомога.
Ознаки тяжкості загострення бронхіальної астми у людини
| Ознака | Легкий | Середньої тяжкості | Тяжкий | Загроза зупинки дихання |
|---|---|---|---|---|
| Задишка | під час ходьби | під час розмови | у спокої | різко виражена |
| Мова | повними реченнями | фразами | окремими словами | не може говорити |
| Свідомість | нормальна або легке збудження | збудження | виражене збудження | сплутаність або втрата свідомості |
| Частота дихання | підвищена | підвищена | більше 30 / хв | нерегулярне дихання |
| Допоміжні м’язи | зазвичай не залучені | залучені | виражене напруження | парадоксальне дихання |
| Свистяче дихання | помірне | виражене | гучне | може бути відсутнім |
| Пульс | менше 100 / хв | 100-120 / хв | більше 120 / хв | може знижуватися (брадикардія) |
| ПШВ | більше 80 % | 60-80 % | менше 60 % | різко знижена або не визначається |
Відсутність свистячого дихання у тяжкому стані – тривожний сигнал, який може свідчити про критичне звуження дихальних шляхів. За ознак тяжкого загострення або погіршення стану необхідно негайно звернутися за медичною допомогою.
Діагностика бронхіальної астми: які обстеження та аналізи потрібні
Діагностика захворювань дихальних шляхів вимагає фахового підходу та здійснюється виключно лікарем – як правило, пульмонологом або алергологом. Для отримання об’єктивної клінічної картини застосовують такі методи обстеження:
- Спірометрія (спірографія): основний метод оцінки функції дихання, який дозволяє визначити ступінь прохідності бронхів, що критично важливо у діагностиці бронхіальної астми.
- Пікфлоуметрія: вимірювання пікової швидкості видиху для моніторингу роботи легень у динаміці.
- Імунологічні дослідження: аналізи на специфічні антитіла (IgE) для виявлення алергічного компонента захворювання.
- Лабораторні методи: загальний аналіз крові для виявлення ознак запального процесу.
- Методи візуалізації: рентгенографія або комп’ютерна томографія (КТ), що призначаються за показаннями для виключення супутніх патологій.
Самодіагностика є небезпечною, оскільки симптоми багатьох респіраторних хвороб часто можуть бути ідентичними, проте потребують докорінно різних стратегій лікування. Лише комплексне обстеження дозволяє встановити правильний діагноз та призначити ефективну терапію.
Перша допомога під час нападу астми
Перша допомога при бронхіальній астмі має бути швидкою і чіткою. Важливо розуміти: тактика дій залежить від того, чи є у людини вже встановлений діагноз і необхідні препарати.
Що робити при нападі: різні ситуації
| Ситуація | Дії |
|---|---|
| Напад виник вперше (діагноз не встановлений) | 1. Заспокоїти людину, допомогти дихати рівномірно. 2. Забезпечити доступ свіжого повітря. 3. Надати зручне положення (сидячи, з опорою вперед). 4. Розстебнути тісний одяг. 5. Негайно викликати швидку допомогу, особливо якщо задишка наростає. 6. Не залишати людину саму до приїзду медиків. |
| У людини є діагноз астми | 1. Допомогти використати інгалятор із бронхолітиком (за потреби – повторити через кілька хвилин). 2. Надати зручне положення (сидячи, з опорою вперед). 3. Забезпечити доступ свіжого повітря. 4. Контролювати стан (дихання, мовлення, свідомість). 5. Якщо симптоми не зменшуються або посилюються – викликати швидку допомогу. |
Інгаляції за наявності бронхіальної астми – найшвидший спосіб зняти спазм бронхів, тому людям зі встановленим діагнозом важливо завжди мати інгалятор при собі. Відсутність ефекту від інгалятора або погіршення стану – тривожний сигнал, що потребує негайної медичної допомоги.

Лікування бронхіальної астми
Лікування бронхіальної астми спрямоване не лише на зняття симптомів, а й на контроль запалення в бронхах і запобігання загостренням. У сучасній медицині використовують ступеневий підхід: залежно від тяжкості захворювання та рівня контролю лікар підбирає індивідуальну терапію. [4]“МОЗ України «Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) медичної допомоги «Бронхіальна астма»“
Для лікування застосовують два основні типи препаратів:
- Контролювальні (базисні) – приймаються щодня для зменшення запалення.
- Препарати швидкої допомоги – використовуються для зняття симптомів.
Найчастіше лікарські засоби вводять інгаляційно, що забезпечує їхню пряму дію на бронхи, пришвидшує настання ефекту та мінімізує ризик системних побічних реакцій. Також використовують пероральні та ін’єкційні форми препаратів.
Медикаментозна терапія: інгалятори та інші засоби
Основу лікування складають:
- Інгаляційні глюкокортикостероїди (гормональні препарати) – зменшують запалення в бронхах і є базисною терапією.
- Бронхолітики – розширюють бронхи та швидко полегшують дихання.
- Комбіновані інгалятори – поєднують протизапальну та бронхорозширювальну дію.
- Небулайзер – використовується для інгаляцій, особливо під час загострень.
Лікування підбирається індивідуально і залежить від ступеня тяжкості.
Симптоматична терапія (препарати швидкої допомоги) при астмі
Для усунення гострих симптомів застосовують:
- β2-агоністи короткої дії (наприклад, сальбутамол);
- холінолітики короткої дії (іпратропію бромід);
- комбіновані препарати.
Ці засоби швидко знімають бронхоспазм, але не впливають на причину захворювання, тому не можуть використовуватися як основне лікування. [5]“NIH «Asthma»“
Додаткові препарати за наявності астми
У деяких випадках лікар може призначити:
- Антилейкотрієнові препарати – зменшують запалення і можуть запобігати загостренням.
- Кромони – іноді застосовуються за легких форм.
- Ксантини – мають допоміжний ефект і використовуються рідше через можливі побічні дії.
- Біологічну терапію (анти-IgE) – за тяжкої астми.
Легкі та середньотяжкі загострення часто можна лікувати амбулаторно під контролем лікаря. Тяжкі загострення є небезпечними для життя і потребують лікування в стаціонарі. У таких випадках застосовують:
- киснетерапію;
- часті інгаляції бронхолітиків (часто через небулайзер);
- системні гормональні препарати.
Лікування бронхіальної астми базується на сучасних клінічних рекомендаціях (міжнародних і національних протоколах), але підбирається індивідуально. Самостійно змінювати схему лікування або відмовлятися від базисної терапії не можна — це може призвести до загострень і ускладнень.
Особливості перебігу астми за супутніх захворювань
У частини пацієнтів бронхіальна астма може поєднуватися з іншими захворюваннями дихальних шляхів, такими як хронічний бронхіт або ХОЗЛ. У таких випадках перебіг астми може залежати від активності інфекційного процесу, тому важливо вчасно лікувати супутні інфекції (наприклад, синусити або вірусні захворювання).

Чому інгаляції при бронхіальній астмі є основою лікування
Інгаляції за бронхіальної астми є основою лікування, а під час нападу – найшвидшим способом зняти спазм.
Такий спосіб введення має низку важливих переваг:
- швидший початок дії порівняно з таблетованими формами;
- використання менших доз препаратів;
- зниження ризику системних побічних ефектів;
- більш точний контроль симптомів і перебігу захворювання.
Саме тому інгаляції за бронхіальної астми входять до міжнародних рекомендацій як базовий метод терапії.
Інгаляційно застосовують:
- контролюючі препарати (інгаляційні глюкокортикостероїди) – для зменшення запалення в бронхах;
- бронхолітики – для швидкого полегшення дихання під час нападу.
Для введення препаратів використовують інгалятори або небулайзери – вибір залежить від віку пацієнта, тяжкості захворювання та клінічної ситуації. Важливо правильно користуватися інгалятором, оскільки від техніки інгаляції безпосередньо залежить ефективність лікування.
Чи ефективна народна медицина за астми
Народні методи не мають доведеної ефективності в лікуванні бронхіальної астми і не можуть замінити базисну медикаментозну терапію. Що більше, деякі домашні засоби (трави, ефірні олії, інгаляції з відварами, продукти бджільництва) можуть виступати алергенами і провокувати бронхоспазм, що може призвести до загострення захворювання або навіть тяжкого нападу.
Використання лише народних методів без контролю запалення в бронхах підвищує ризик:
- частих загострень бронхіальної астми;
- прогресування захворювання;
- розвитку астматичного статусу (status asthmaticus) – небезпечного для життя стану;
- госпіталізації та необхідності інтенсивної терапії.
Народні засоби можуть розглядатися лише як допоміжні і тільки після консультації з лікарем. Самостійна відмова від призначеного лікування або заміна його «альтернативними» методами є небажаною.
Чи можна вилікувати астму назавжди
На сучасному етапі розвитку медицини бронхіальна астма вважається хронічним захворюванням, яке неможливо вилікувати повністю. Проте завдяки адекватній терапії та дотриманню лікарських рекомендацій хворобу можна ефективно контролювати, мінімізуючи прояви симптомів та забезпечуючи пацієнту високу якість життя.
Щодо педіатричної практики, то у дітей нерідко спостерігаються періоди тривалої клінічної ремісії. Попри це, прогнози щодо повного одужання завжди розглядаються виключно в індивідуальному порядку, з урахуванням особливостей організму дитини та характеру перебігу хвороби. Без належного лікування можливий розвиток ускладнень бронхіальної астми.

Життя з астмою: профілактика, контроль та дихальні вправи
Бронхіальна астма – це хронічне захворювання, але за правильного підходу її можна добре контролювати. Це означає жити без постійних симптомів, уникати загострень і зберігати звичний ритм життя. [6]“NIH «Asthma Care Quick Reference. Diagnosing and managing asthma»“
Профілактика бронхіальної астми спрямована на контроль тригерів:
- Уникнення алергенів (пилок, пил, шерсть тварин, кліщі).
- Контроль якості повітря в приміщенні (провітрювання, вологе прибирання, очищувачі повітря).
- Відмова від куріння та уникнення тютюнового диму.
- Регулярні огляди у лікаря (пульмонолога або алерголога).
- Правильне та регулярне використання інгаляторів.
Важливо не лише знімати симптоми, а й постійно контролювати запалення в бронхах.
Контроль астми означає:
- Відсутність або мінімальна кількість симптомів.
- Нормальна фізична активність.
- Відсутність нічних пробуджень через кашель або задишку.
- Рідке використання інгалятора швидкої допомоги.
Для цього лікар може рекомендувати:
- вести щоденник симптомів;
- контролювати пікову швидкість видиху (ПШВ);
- мати індивідуальний план дій при загостренні.
Дихальні вправи при бронхіальній астмі
Дихальні вправи не замінюють лікування, але можуть допомогти покращити вентиляцію легень, зменшити задишку та навчити контролювати дихання. Вони можуть бути особливо корисними при відчутті тривоги або початку задишки, коли важливо відновити контроль над диханням:
- Дихання через «стиснуті губи». Допомагає зменшити задишку та полегшити видих.
Як виконувати:- Зроби повільний вдих через ніс.
- Видихай повільно через злегка стиснуті губи (ніби задуваєш свічку).
- Видих має бути довшим за вдих.
- Діафрагмальне (черевне) дихання. Покращує роботу легенів і зменшує навантаження на допоміжні м’язи.
Як виконувати:- Поклади одну руку на груди, іншу – на живіт.
- Вдихай через ніс, намагаючись «надувати» живіт; грудна клітка має залишатися майже нерухомою.
- Повільно видихай через рот.
- Контрольоване дихання (ритмічне). Допомагає стабілізувати дихання під час навантаження або легкого загострення.
Як виконувати:- Вдих на 2 рахунки.
- Видих на 4 рахунки.
- Дихай спокійно, без напруження.
Помірна фізична активність не є протипоказанням при астмі – навпаки, вона може покращувати функцію легень і загальний стан. Рекомендовано:
- регулярні прогулянки на свіжому повітрі;
- плавання, йога, легкі кардіонавантаження;
- уникнення надмірних навантажень без підготовки.
Контроль бронхіальної астми – це не обмеження, а навичка. Дотримання рекомендацій лікаря, уникнення тригерів і правильне дихання дозволяють зберігати високу якість життя та уникати загострень.
Бронхіальна астма – це хронічний стан, який потребує уваги та системного підходу, але за сучасних методів лікування добре піддається контролю.
Перебіг астми може відрізнятися залежно від віку. У дітей симптоми часто мають хвилеподібний характер і можуть з’являтися та зникати, тоді як у дорослих астма частіше перебігає більш стабільно і може бути складнішою для контролю. З віком також зростає ризик зниження функції легень і розвитку ускладнень. Саме тому своєчасна діагностика, правильно підібране лікування та регулярний контроль стану є ключовими як для дітей, так і для дорослих. За умови дотримання рекомендацій лікаря, уникнення тригерів і правильного використання інгаляторів більшість людей з астмою можуть жити активним і повноцінним життям без постійного обмеження своєї активності.
Питання та відповіді
Хто лікує бронхіальну астму?
Діагностикою та лікуванням бронхіальної астми займаються пульмонолог або алерголог. На первинному етапі пацієнт може звернутися до сімейного лікаря, який направить на обстеження, зокрема спірометрію, та допоможе визначити подальшу тактику.
Чим небезпечні ускладнення бронхіальної астми?
Без належного контролю захворювання можуть розвиватися ускладнення бронхіальної астми, зокрема часті загострення, зниження функції легень і астматичний статус – небезпечний для життя стан, що потребує невідкладної допомоги.
Що робити при загостренні бронхіальної астми?
Якщо бронхіальна астми загострилася, необхідно негайно використати інгалятор із бронхолітиком, забезпечити доступ свіжого повітря та зайняти зручне положення. Якщо симптоми не зменшуються або посилюються, слід звернутися по медичну допомогу.
Що таке спірометрія при бронхіальній астмі і навіщо її проводять?
Спірометрія за бронхіальної астми є основним методом оцінки функції дихання, який дозволяє оцінити функцію зовнішнього дихання та визначити ступінь прохідності бронхів. Під час дослідження вимірюють об’єм і швидкість видиху, зокрема показник ОФВ1 (об’єм форсованого видиху за секунду), що допомагає виявити звуження дихальних шляхів і підтвердити діагноз астми. Також спірометрію використовують для:
- оцінки тяжкості захворювання;
- контролю ефективності лікування;
- моніторингу перебігу астми в динаміці.
У деяких випадках дослідження проводять із бронхолітиком, щоб оцінити, наскільки покращується дихання після інгаляції.
Чи допомагає небулайзер при астмі?
Небулайзер за бронхіальної астми використовується для інгаляційного введення лікарських препаратів і може бути ефективним під час загострень, особливо у дітей або у випадку тяжкого перебігу захворювання. Водночас застосування небулайзера має бути узгоджене з лікарем, оскільки вибір препарату та режим інгаляцій залежати від клінічної ситуації.
Чи можна займатися спортом при астмі?
Фізична активність при бронхіальній астмі за умови контролю захворювання не лише дозволена, а й корисна, оскільки сприяє покращенню функції дихальної системи. Водночас важливо уникати перевантажень та поступово підвищувати рівень складності. Перед початком регулярних тренувань доцільно проконсультуватися з лікарем, який допоможе визначити безпечний рівень фізичної активності та за потреби порекомендує використання інгалятора перед навантаженням.
Чи передається астма у спадок?
Існує генетична схильність до розвитку астми. Якщо в родині є алергічні захворювання або бронхіальна астма, ризик її виникнення вищий, але це не означає, що хвороба обов’язково розвинеться.
Чи можна вилікувати бронхіальну астму у дітей?
Повністю вилікувати бронхіальну астму у дітей у більшості випадків неможливо, однак можливі тривалі періоди ремісії, коли симптоми зникають. Навіть у таких випадках бажане регулярне спостереження у лікаря, оскільки захворювання може знову проявитися.
Які аналізи потрібно здати при підозрі на астму?
За підозри на астму проводять спірометрію, пікфлоуметрію та обстеження на алергічну чутливість (IgE або алергопроби), а за потреби лікар призначає додаткові дослідження для уточнення діагнозу.